Пълен кръвен тест с декодиране на формулата. Клиничен кръвен тест с левкоцитна формула (5DIFF)
Подробен кръвен тест (CBC + ESR)
- Брой бели кръвни клетки (WBC).
- Брой червени кръвни клетки (RBC).
- Хематокрит (HCT).
- Индекси на еритроцитите:
- Брой на тромбоцитите (PLT).
- Тромбокрит (PCT).
- Тромбоцитни индекси:
- Левкоцитна формула:
- лимфоцити (ЛИМФА),
- моноцити (MONO),
- еозинофили (ЕО),
- базофили (BASO).
|
Индекс |
Характеристика |
|
Материал |
Дезоксигенирана кръв |
|
Правила за подготовка на пациента |
Стандарт, вижте раздел № 15 |
|
Транспортна среда, тръба |
|
|
Метод на тестване |
|
|
Анализатор и тест система |
червени кръвни телца. Червени кръвни клетки (RBC).
Физиологична еритроцитоза
|
Коефициент на преобразуване |
|
|
Повишете |
Намалете |
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
|
|
ХематокритХематокрит (HCT)
|
Показания |
|
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
Еритремия (злокачествено заболяване на костния мозък);
Причинени от хипоксия (белодробни заболявания, сърдечни дефекти, наличие на абнормни хемоглобини, повишена физическа активност, излагане на голяма надморска височина, затлъстяване); |
Недостиг на желязо;
Бременност; |
Хемоглобин. Съдържание на хемоглобин (Hb,HGB)
|
Метод на тестване |
|
|
Референтни стойности, g/l |
|
|
Коефициент на преобразуване |
|
|
Пречещи фактори. Лекарства |
|
|
Показания за употреба |
|
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
Причинени от хипоксия (белодробни заболявания, сърдечни дефекти, наличие на абнормни хемоглобини, повишена физическа активност, излагане на голяма надморска височина, затлъстяване); |
|
ЕРИТРОЦИТНИ ПОКАЗАТЕЛИ
Нормоцитни анемии:
апластичен,
- хемолитична,
- хемоглобинопатии,
- след кървене.
Микроцитни анемии:
недостиг на желязо,
- таласемия,
- сидеробластичен.
хемоглобинопатии,
- Оловно натравяне.
дефицит на витамин B12,
- дефицит на фолиева киселина.
- хемолитична анемия,
- чернодробни заболявания.
Фалшиво повишен резултат RDW-CV
Броят на тромбоцитите.Тромбоцитброя (PLT)
|
Метод на тестване |
|
|
|
|
|
Пречещи фактори. Лекарства |
||
|
Повишете |
Намалете |
|
|
Показания за употреба |
||
|
||
Описание:
Пълната кръвна картина е количествено определяне на хематологичните параметри, свързани с изследването на кръвна натривка, което предоставя ценна информация, фокусирана върху правилно изпълнениедопълнителни насочени специфични лабораторни тестове.
Подробният кръвен тест в лабораторията Synevo се състои от изследването следните параметри:
- Брой бели кръвни клетки (WBC).
- Брой червени кръвни клетки (RBC).
- Концентрация на хемоглобин (HGB).
- Хематокрит (HCT).
- Индекси на еритроцитите:
Среден обем на еритроцитите (MCV),
- средно съдържание на хемоглобин в еритроцит (MCH),
- средна концентрация на хемоглобин в еритроцитите (MCHC),
- ширина на разпределение на червените кръвни клетки (RDW-CV).
- Брой на тромбоцитите (PLT).
- Тромбокрит (PCT).
- Тромбоцитни индекси:
Среден обем на тромбоцитите (MPV),
- ширина на разпределение на тромбоцитите по обем (PDW).
- Левкоцитна формула:
Неутрофилни гранулоцити (NEUT),
- лимфоцити (ЛИМФА),
- моноцити (MONO),
- еозинофили (ЕО),
- базофили (BASO).
|
Индекс |
Характеристика |
|
Материал |
Дезоксигенирана кръв |
|
Правила за подготовка на пациента |
Стандарт, вижте раздел № 15 |
|
Транспортна среда, тръба |
Вакутейнер с антикоагулант K3-EDTA |
|
Правила и условия за транспортиране, стабилност на пробата |
36-48 часа при стайна температура 18-26 °C или в хладилник (2-8 °C). Препоръчително е пробите да се изследват в рамките на първите 6 часа след вземането им. Ако пробата е била охладена, тя трябва да се остави на стайна температура за 20-30 минути преди тестването. |
|
Метод на тестване |
Поточна цитометрия с използване на лазерни полупроводници и хидродинамично фокусиране |
|
Анализатор и тест система |
Sysmeх XT-2000i, XE-2100; Sysmeх (Япония) |
червени кръвни телца. Червени кръвни клетки (RBC).
Червените кръвни клетки са кръвни клетки, които не съдържат ядра, основната функция е преносът на кислород от белите дробове към тъканите и преносът на CO2 от тъканите към белите дробове. Този процес се извършва с помощта на хемоглобин, съдържащ се в червените кръвни клетки. Формата на червените кръвни клетки под формата на двойновдлъбнат диск осигурява оптимално съотношение обем/повърхност за обмен на газове и им осигурява способността да се деформират при преминаване през капилярите.
Намаляването на броя на червените кръвни клетки в кръвта е един от критериите за анемия, увеличаването на броя на червените кръвни клетки е характерен лабораторен признак на еритремия.
Обикновено продължителността на живота на един еритроцит е около 120 дни. Тялото се опитва да поддържа приблизително същия брой циркулиращи червени кръвни клетки. В този случай старите червени кръвни клетки се разрушават в далака и се образуват нови в костния мозък. Ако балансът между образуването и разрушаването на червените кръвни клетки е нарушен поради загуба на червени кръвни клетки, тяхното разрушаване или намаляване на производството им, тогава се развива анемия. Най-честите причини за загуба на червени кръвни клетки са остро или хронично кървене или хемолиза (разрушаване в кръвния поток). Тялото компенсира тези загуби чрез увеличаване на производството на червени кръвни клетки в костния мозък. Този процес се регулира от хормона еритропоетин, произвеждан в бъбреците.
Производството на червени кръвни клетки може да намалее, ако нормалното функциониране на костния мозък е нарушено. Причината за такова нарушение може да бъде инфилтрация на костния мозък от туморни клетки или инхибиране на неговата функция под въздействието на радиация, химиотерапия, поради липса на еритропоетин (вещество, образувано в бъбреците, което стимулира образуването на червени кръвни клетки ) или поради липса на вещества, необходими за образуването на хемоглобин (желязо, витамин В12, фолиева киселина). Намаляването на производството на червени кръвни клетки води до намаляване на циркулацията им в кръвта, липса на хемоглобин и способността му да пренася кислород.
Увеличаване на броя на червените кръвни клетки в кръвта - еритроцитоза, едно от характерни особеностиеритремия. Еритроцитозата може да бъде абсолютна (увеличаване на масата на циркулиращите червени кръвни клетки поради повишена еритропоеза) и относителна (поради намаляване на обема на циркулиращата кръв). Физиологична еритроцитозанаблюдава се при новородени в първите дни от живота, при стрес, повишена физическа активност, повишено изпотяване и гладуване. Броят на червените кръвни клетки може физиологично да намалее леко след хранене, между 17.00 и 7.00 часа.
Вземането на биологичен материал от пациент в легнало положение спомага за намаляване на броя на червените кръвни клетки и хематокрита с 5-10% поради преразпределението на течността от интерстициалното пространство чрез циркулация, поради промени в хидростатичното налягане на нивото на долни крайници.
Продължителният венозен застой за повече от 2 минути по време на венепункция води до увеличаване на броя на червените кръвни клетки до 10% и значително повишаване на хематокрита.
Дехидратацията с последваща хемоконцентрация (шок, тежки изгаряния, чревна непроходимост, повръщане и диария, предозиране на диуретици) може да „прикрие“ клиничните признаци на анемия.
Свръххидратацията на тялото може да причини „фалшиво ниско“ ниво на червени кръвни клетки.
В допълнение към определянето на броя на червените кръвни клетки, в диагностиката се използват редица морфологични характеристики на червените кръвни клетки, които се оценяват с помощта на автоматичен анализатор (еритроцитни индекси MCV, MCH, MCHC, RDW-CV) или визуално - в кръвна натривка под микроскоп при изчисляване на формулата за левкемия.
|
Коефициент на преобразуване |
1012 клетки/l = 106 клетки/µl = милион/µl |
|
Пречещи фактори. Лекарства |
|
|
Повишете |
Намалете |
|
Кортикотропин, кортикостероиди, еритропоетин, антистероидни лекарства, хидрохлоротиазид |
Почти всички класове лекарства |
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
|
1. Абсолютна еритроцитоза (повишено производство на червени кръвни клетки):
Еритремия (злокачествено заболяване на костния мозък);
Причинени от хипоксия (белодробни заболявания, сърдечни дефекти, наличие на абнормни хемоглобини, повишена физическа активност, излагане на голяма надморска височина, затлъстяване); |
|
ХематокритХематокрит (HCT)
Хематокритът е съотношението на обема на червените кръвни клетки към обема на течната част на кръвта. Показателят се изразява в проценти. Хематокритът зависи от масата, средния обем на червените кръвни клетки и обема на плазмата. Отразява не само броя на червените кръвни клетки, но и техния размер. Ако размерът на червените кръвни клетки намалее (както при желязодефицитна анемия), хематокритът също ще намалее.
Физиологично повишено нивохематокрит може да се наблюдава при новородени и възрастни хора. При ниво на хематокрит под 20% се наблюдава развитие на остра сърдечна недостатъчност. Когато нивото на хематокрита е над 60%, се наблюдава непредсказуем процес на кръвосъсирване. В артериалната кръв нивото на хематокрита е с 2% по-високо, отколкото във венозната кръв.
Увеличаването на хематокрита възниква, когато броят на червените кръвни клетки се увеличи или обемът на течната част на кръвта намалее, което се случва, когато има прекомерна загуба на течност от тялото (например при диария). Намаляване на индикатора се наблюдава при намаляване на броя на червените кръвни клетки (поради тяхната загуба, унищожаване или намаляване на образуването им) или по време на свръххидратация - когато човек получава твърде много течност (например при прекомерно приложение на интравенозни разтвори ).
|
Показания |
|
|
|
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
Еритремия (злокачествено заболяване на костния мозък);
Причинени от хипоксия (белодробни заболявания, сърдечни дефекти, наличие на абнормни хемоглобини, повишена физическа активност, излагане на голяма надморска височина, затлъстяване); |
Недостиг на желязо;
Генетични дефекти в синтеза на хемоглобин (сърповидноклетъчна анемия, таласемия);
Бременност; |
Хемоглобин. Съдържание на хемоглобин (Hb,HGB)
Хемоглобинът е протеин, чиято основна функция е да транспортира O2 от белите дробове до тъканите и да отстранява CO2 от тялото и да регулира киселинно-алкалното състояние. Хемоглобинът е сложен протеин, състоящ се от 2 части - глобин и хем. Глобинът е протеин, който се образува от 4 вериги аминокиселини, хемът е желязосъдържащо органично съединение с непротеинова природа. Всяка от 4-те глобинови субединици има прикрепена хем група и в центъра на всяка хем група е железен атом, Fe2+. Хемовата група в молекулата на хемоглобина винаги е една и съща; последователността на аминокиселините в глобиновите субединици варира. Има 4 вида глобинови вериги: алфа, бета, гама, делта. Един грам хемоглобин може да носи 1,34 ml O2 на 100 ml кръв. Хемоглобинът също така служи като буфер в извънклетъчната течност. В тъканите при ниски стойности на рН O2 се отделя от хемоглобина и се свързва с водородни йони; В еритроцитите карбоанхидразата превръща CO2 в бикарбонатни и водородни йони. Тъй като водородните йони се свързват с хемоглобина, бикарбонатните йони навлизат в извънклетъчното пространство и вместо всеки бикарбонатен йон се свързват с хлорен йон.
Определянето на концентрацията на хемоглобина в кръвта играе жизненоважна роля при диагностицирането на анемия. Заключението за наличие на анемия се основава на резултата от определяне на концентрацията на хемоглобина и стойността на хематокрита в кръвта. Концентрацията на хемоглобин в кръвта може да се повиши при миелопролиферативни заболявания (еритремия) и симптоматична еритроцитоза.
В човешката кръв има няколко вида Hb: HbA1 (96-98%), HbA2 (2-3%), HbF (1-2%), различаващи се по аминокиселинния състав на глобина, физични свойстваи афинитет към кислорода. При новородените преобладава HbF - 60-80%, до 4-5-ия месец от живота количеството му намалява до 10%. HbA се появява при 12-седмичен плод; при възрастен той съставлява по-голямата част от хемоглобина. HbF в концентрации до 10% може да се открие при апластична, мегалобластна анемия, левкемия; с β-таласемия майор, той може да представлява 60-100% от общия хемоглобин, с незначителен - 2-5%. Увеличаването на фракцията на HbA2 е характерно за β-таласемия (с незначителни - 4-8%, с големи - 4-10%).
Появата на патологични форми на хемоглобина се причинява от нарушение на синтеза на глобинови вериги (хемоглобинопатии). Най-честата хемоглобинопатия е S-сърповидноклетъчна анемия.
Интензивен физически упражненияможе да доведе до повишаване на концентрацията на хемоглобин в кръвта.
По време на бременност концентрацията на хемоглобина намалява с 2-3 g/l поради непропорционално увеличение на плазмения обем спрямо масата на еритроцитите. При новородените масата на еритроцитите при раждането е по-висока, отколкото при възрастните, и постоянно намалява през първата седмица от живота, а нивото на хемоглобина може да достигне 9 g/dL на 11-12 седмица от живота (физиологична анемия). Намаляването на концентрацията на хемоглобина настъпва много по-рано и е по-изразено при недоносени деца. Когато концентрацията на хемоглобина е под 5 g/dL, се появяват признаци на остра сърдечна недостатъчност. Когато концентрацията на хемоглобина е над 20 g/dL, възниква запушване на капилярите поради сгъстяване на кръвта.
|
Метод на тестване |
Хемоглобинът се определя автоматично, като се използва фотометричен метод, поради преобразуване в SLS-Hb с помощта на натриев лаурил сулфат |
|
Референтни стойности, g/l |
|
|
Коефициент на преобразуване |
Mmol/l = g/l x 0,0621; mmol/l = g/dl x 0621; g/dl = mmol/l x 1,61; |
|
Пречещи фактори. Лекарства |
|
|
Показания за употреба |
|
|
|
|
Тълкуване на резултатите |
|
|
Вдигам ниво |
Намаляване на нивото |
Еритремия (злокачествено заболяване на костния мозък).
Причинени от хипоксия (белодробни заболявания, сърдечни дефекти, наличие на абнормни хемоглобини, повишена физическа активност, излагане на голяма надморска височина, затлъстяване); |
|
ЕРИТРОЦИТНИ ПОКАЗАТЕЛИ
Оценката на червените кръвни клетки по отношение на обема и съдържанието на хемоглобин се постига чрез измерване или изчисляване на следните параметри.
Среден обем на еритроцитите (MCV) -- е обемът, зает от една червена кръвна клетка, измерен във фемтолитри (fl) или кубични микрометри. Измерва се по формулата:
В хематологичните анализатори MCV се изчислява чрез разделяне на сбора от клетъчните обеми на броя на червените кръвни клетки.
Стойностите на MCV в диапазона от 80-100 fl характеризират еритроцита като нормоцит, по-малко от 80 fl като микроцит и повече от 100 fl като макроцит.
Заедно с други еритроцитни показатели, изчисляването на средния обем на еритроцитите може да помогне за ранното откриване на някои процеси, които причиняват анемия. MCV до голяма степен зависи от плазмения осмоларитет и общия брой на червените кръвни клетки.
Наличието на двойна популация от еритроцити (микро- и макроцити) може да причини нормална стойност на MCV, което се проявява чрез автоматичното производство на характерна „двугърба крива“, а потвърждението за наличието на двойна популация от еритроцити е извършва се чрез изследване на кръвни натривки. Двойната популация е характерна за сидеробластна анемия (микроцитна хипохромна и относително нормоцитна популация), както и за желязодефицитна анемия след започване на желязо-заместителна терапия.
Нормоцитни анемии:
апластичен,
- хемолитична,
- хемоглобинопатии,
- след кървене.
Анемия, която може да бъде придружена от нормоцитоза:
Регенеративна фаза на желязодефицитна анемия.
Микроцитни анемии:
недостиг на желязо,
- таласемия,
- сидеробластичен.
Анемия, която може да бъде придружена от микроцитоза:
хемоглобинопатии,
- нарушаване на синтеза на порфирин.
- Оловно натравяне.
Макроцитна и мегалобластна анемия:
дефицит на витамин B12,
- дефицит на фолиева киселина.
Анемия, която може да бъде придружена от макроцитоза:
Миелодиспластични синдроми,
- хемолитична анемия,
- чернодробни заболявания.
Средно съдържание на хемоглобин в еритроцитите (MSH) -- това е средната стойност на съдържанието на хемоглобин в червените кръвни клетки.
Изчислява се автоматично от анализатора по формулата:
MCH няма самостоятелно значение и винаги е свързано с MCV, цветен индикатор и MCHC. Въз основа на тези показатели анемията се разделя на нормо-, хипо- и хиперхромна анемия.
Намаляването на MCH (хипохромия) е характерно за хипохромна и микроцитна анемия (дефицит на желязо, анемия при хронични заболявания, таласемия, някои хемоглобинопатии, отравяне с олово, нарушен синтез на порфирин). Повишеният MCH е маркер за макроцитоза и хиперхромия (мегалобластна анемия, хипопластична анемия, хипотиреоидизъм, чернодробно заболяване, метастази на злокачествени заболявания, при прием на цитостатици, орални контрацептиви, антиконвулсанти). Повишената концентрация на хепарин, както и наличието на студови аглутинини, обуславят наличието на фалшиво повишен резултат от средното съдържание на хемоглобин в еритроцита (MCH).
Средна концентрация на хемоглобин в еритроцитите (MCHC)
-- това е средната концентрация на хемоглобин в определен обем еритроцити или съотношението на масата на хемоглобина към обема на еритроцитите.
Изчислява се от автоматичен анализатор по формулата:
MCHC се използва за диференциална диагноза на анемия.
Резултатът от MSHC може да бъде фалшиво повишен в случай на хиперлипидемия и наличие на висок титър студови аглутинини.
Широчина на разпределение на червените кръвни клетки по обем (RDW-CV) е еритроцитен индикатор, който осигурява количествена оценка на хетерогенността на клетъчния обем (степен на анизоцитоза).
RDW се изчислява автоматично от анализатора в зависимост от наличието на относителни честотни аномалии при определени нива на разпознаване, наличието на два или повече „пика“ и ширината на анормалното разпределение. Разпределението на VEM в пробата е представено под формата на графика, в която обемът на еритроцитите е проектиран на абсцисната ос, а относителната честота е проектирана на ординатната ос.
Високата стойност на показателя означава хетерогенност на еритроцитната популация или наличието на няколко популации еритроцити в кръвната проба (например след кръвопреливане).
Фалшиво повишен резултат RDW-CVнаблюдавани при наличие на студени аглутинини в пробата.
Броят на тромбоцитите.Тромбоцитброя (PLT)
Тромбоцитите са кръвни клетки, чиято основна функция е да участват в съсирването на кръвта.
Тромбоцитите, подобно на други кръвни клетки, се произвеждат в костния мозък. Някои стволови клетки в костния мозък се превръщат в мегакариоцити, от които се „отцепват“ тромбоцитите и се освобождават в кръвта. Те нямат ядро и са относително малки по размер (2-3 микрона в диаметър).
Увреждането на съда причинява образуването на вещества, които превръщат тромбоцитите в активна форма. Тромбоцитите се сплескват и придобиват способността да се залепват една за друга и за съдовата стена, създавайки кръвен съсирек, който помага да се спре кървенето. Тромбоцитите изпълняват ангиотрофични, адхезивно-агрегационни функции, участват в процесите на коагулация на кръвта и фибринолиза и осигуряват ретракция на кръвния съсирек. Те са в състояние да пренасят циркулиращи имунни комплекси върху тяхната мембрана и да поддържат вазоспазъм.
Продължителността на живота на тромбоцитите е около 10 дни, така че те изискват постоянно обновяване. Ако балансът между образуването на тромбоцити в костния мозък и тяхното разрушаване е нарушен, може да има тенденция към повишено кървене или, обратно, към тромбоза.
По време на анализа се изчислява броят на тромбоцитите в единица кръв - в литър или микролитър.
При хроничните миелопролиферативни синдроми тромбоцитозата е често срещана и може да служи като важен патофизиологичен механизъм при инициирането на кръвоизлив и тромбоза.
Тромбоцитопенията е клинично свързана с мукокутанно кървене от петехии до стомашно-чревно, белодробно и урогенитално кървене.
Броят на тромбоцитите се увеличава при изкачване на надморска височина, през зимата, след интензивна физическа активност или след травматични наранявания.
Броят на тромбоцитите намалява преди менструация и по време на бременност.
|
Метод на тестване |
Тромбоцитите се преброяват с помощта на автоматичен анализатор, като се използва същият метод като червените кръвни клетки, като се разпределят в една линия през един отвор, като се използва методът на хидродинамично фокусиране. Оценката на броя на тромбоцитите в правилно подготвена кръвна намазка има голямо значениепри проследяване на броя на тромбоцитите, който се определя автоматично. Когато намазка се изследва с помощта на леща от 100 на 1 тромбоцит, открит в зрителното поле, техният брой е 10 000 Tr 106 / l. По този начин нормалната цитонамазка трябва да съдържа средно най-малко 14 Tp/зрително поле |
|
Референтни стойности, 109 клетки/l: |
|
|
Пречещи фактори. Лекарства |
||
|
Повишете |
Намалете |
|
|
Цефазолин, цефтриаксон, клиндамицин, дипиридамол, метилпреднизолон, метопролол, офлоксацин, орални контрацептиви, пенициламин, пропранолол, стероиди и др. |
Алопуринол, аминокапронова киселина, амиодарон, амитриптилин, амоксицилин, амфотерицин В, ампицилин, антиконвулсанти, противоракови лекарства, азитромицин, барбитурати, BCG ваксина, цефазолин, цефокситин, цефтриаксон, цефуроксим, хлорамфеникол, клиндамицин, циклофосфамид, ак, дифенхидрами ne, доксорубицин, доксициклин, еналаприл, етакринова киселина, флуконазол, гентамицин, глибенкламид, ваксина срещу хепатит B, ибупрофен, индометацин, алфа-2 интерферон, интерлевкин-2, натриев изосорбид, итраконазол, ловастатин, ваксина срещу морбили, ваксина срещу рубеола, мефенамова киселина, метилдопа, морфин, налидиксинова киселина , нитрофурантоин, нитроглицерин, норфлоксацин, нистатин, офлоксацин, пеницилин, рифампицин, сулфонилурея, тиазиди, тобрамицин, валпроева киселина, ванкомицин, винбластин, винкристин и др. |
|
|
Показания за употреба |
||
|
||
Как да се подготвим за анализ:
Анализ на кръвта
За да изключите фактори, които могат да повлияят на резултатите от изследването, е необходимо да се придържате към следвайки правилатаподготовка:
- Кръв за изследване се дарява само на гладно!
- Преди даряване на венозна кръв е препоръчително да си починете 15 минути;
- 12 часа преди теста трябва да избягвате да пиете алкохол, да пушите, да ядете и да ограничите физическата активност;
- Избягвайте приема на лекарства. Ако не е възможно да спрете приема на лекарството, трябва да уведомите лабораторията;
- Деца под 5 години, преди кръводаряване, трябва да получат преварена вода (на части, до 150-200 ml, за 30 минути)
Извършване това учениедава възможност да се определи количествено съотношението на кръвните клетки. Те включват група клетки: червени кръвни клетки, тромбоцити, левкоцити. И също така изчислете левкоформулата и хемоглобина.
Различни патологии, възникващи в тялото, бързо се отразяват в клиничен кръвен тест.
Въз основа на резултатите от общ кръвен тест вашият лекар ще получи доста точна информация за състоянието на тялото ви. Всички патологични процеси, протичащи в тялото, също са отразени в този анализ. Трябва да се помни, че само с един общ кръвен тест е невъзможно да се прецени с висока точност, че тялото е податливо на определено заболяване. Този анализ е сигнал, който предупреждава за възможно заболяване, ако се открият отклонения от нормалните стойности. За да се направи клинична диагноза, лекарят трябва да проведе допълнителни изследвания.
Кръвта се състои от плазма, тромбоцити, левкоцити и еритроцити.
Червените кръвни клетки в тялото изпълняват важната функция да захранват всички тъкани в тялото с кислород и след това да отстраняват въглеродния диоксид от тъканите. Ако броят на червените кръвни клетки на пациента е под нормата (това състояние се нарича анемия), тогава тялото му няма да получи достатъчно кислород. Ако нивото на червените кръвни клетки е по-високо от нормалното (това състояние се нарича полицитемия или еритроцитоза), тогава рискът червените кръвни клетки да започнат да се слепват и да се образува запушване на движението на кръвта през съдовете се увеличава (при други думи, тромбоза).
Хемоглобине протеин, открит в червените кръвни клетки. Неговата функция е да транспортира кислород до органите.
Намаленото ниво на хемоглобина (състояние - анемия) ще доведе до кислороден глад.
Увеличаването на нивата на хемоглобина показва голям брой червени кръвни клетки или че тялото е в състояние на дехидратация.
Хематокрит- това е показател, отразяващ обема на червените кръвни клетки в кръвта. Хематокритът обикновено се изразява като процент. Например, хематокрит (съкратено HCT) от 39% би означавал, че 39% от обема на кръвта е зает от червени кръвни клетки.
Повишен хематокрит се наблюдава при хора, страдащи от еритроцитоза (състояние, характеризиращо се с увеличаване на броя на червените кръвни клетки), а също така е възможно при състояния на дехидратация.
Намаляването на хематокрита ще покаже анемия или повишено количество течност в кръвния поток. Широчината на разпределение на червените кръвни клетки е показател, който показва колко червени кръвни клетки се различават един от друг по размер.
Ако в кръвта на човек има големи и малки червени кръвни клетки, ширината на тяхното разпределение ще бъде много по-голяма. Това състояние се нарича анизоцитоза, което от своя страна е признак на анемия.
Среден обем на червените кръвни клеткипозволява на лекаря да получи данни за размера на червените кръвни клетки. Среден обем на еритроцитите – MCV. Червените кръвни клетки с малък и среден обем се наблюдават при микроцитна анемия и желязодефицитна анемия. При мегалобластна анемия ще се наблюдават червени кръвни клетки с повишен среден обем.
Средно съдържание на хемоглобин в един еритроцит - MCHпомага на лекаря да реши колко хемоглобин ще се съдържа в една червена кръвна клетка. Понижаване в длъжност дадена стойностще се появи при желязодефицитна анемия и повишени нива при мегалобластна анемия.
Средната концентрация на хемоглобин в червените кръвни клетки е показател, който отразява колко наситени са отделни червени кръвни клетки с хемоглобин. Намаляване на нивото на този показател се наблюдава при пациенти, страдащи от желязодефицитна анемия или таласемия. Повишените нива на този показател са много редки.
Тромбоцити– малки кръвни пластинки, които участват в процеса на образуване на тромби, а също така предотвратяват загубата на кръв при условия на увреждане на съдовата стена. Нивата на тромбоцитите се повишават при определени кръвни заболявания. Това е възможно и при пациенти след операция за отстраняване на далака. Намаляване на нивото на тези клетки ще настъпи при апластична анемия, идиопатична тромбоцитопенична пурпура и цироза на черния дроб.
Левкоцитите осигуряват защитата на организма срещу инфекции.
По размер те надвишават размера на червените кръвни клетки, но в сравнение с тях в кръвта са няколко пъти по-малки. Увеличаването на нивото на белите кръвни клетки ще покаже наличието на бактериална инфекция в тялото този човек. Намаляване на тези клетки се наблюдава при прием на определени лекарстваи за заболявания на кръвта.
Лимфоцит- вид левкоцити. Тази клетка е отговорна за функционирането на имунната система и се бори с патогени, които влизат в тялото.
Ще бъде обозначен абсолютният брой лимфоцити - LYM или LYM.
Процентът на лимфоцитите ще бъде обозначен - LYM% или LY%.
Увеличаването на лимфоцитите в кръвта се случва, когато в тялото има инфекция. Те включват: рубеола, грип, токсоплазмоза, инфекциозна мононуклеоза, вирусен хепатит. Високи стойности на тези клетки могат да се наблюдават и при заболявания на кръвта. Намален брой лимфоцити се наблюдава при хронични заболявания, СПИН, бъбречна недостатъчност и прием на лекарства, които могат да потиснат имунната система.
Гранулоцити– това са левкоцитни клетки със зърнистост.
Те са представени от: неутрофили, еозинофили и базофили. Тяхната функция е да се борят с инфекциите и възпалителните реакции.
Гранулоцитите се увеличават в тялото по време на развитието на възпалителния процес. Намаляване на нивото настъпва при апластична анемия и след продължителна употреба на лекарства.
Как се приготвя?
- За повечето изследвания кръвта се взема строго на празен стомах, между последното хранене и вземането на кръв трябва да минат поне 8 часа (за предпочитане 12 часа или повече). Сокът, чаят, кафето, особено със захар, също са храна, това трябва да се помни. Пиенето на вода не влияе на кръвната картина.
- 1-2 дни преди изследването е препоръчително да изключите от диетата мазни, пържени и алкохол. Въздържайте се от пушене няколко часа преди вземане на кръв.
- Един ден преди кръводаряване е препоръчително да се избягват физически натоварвания (бягане, изкачване на стълби) и емоционално вълнение преди кръводаряване. Преди процедурата трябва да си починете 10-15 минути и да се успокоите.
- Кръвта не трябва да се дарява веднага след рентген, ултразвук, масаж, рефлексотерапия или физиотерапевтични процедури.
- Ако е възможно, избягвайте приема на лекарства. Някои видове изследвания (например дисбиоза) се извършват строго преди приема на антибиотици и химиотерапевтични лекарства. Изключение правят специалните изследвания на концентрацията на лекарството в кръвта. Ако ви е трудно да спрете лекарствата си, не забравяйте да уведомите Вашия лекар.
- Съставът на кръвта на здрав човек е постоянен, така че промяната му, като правило, показва началото на заболяването. Трябва да се има предвид, че някои физиологични процеси в организма (например бременност, менструация) също влияят на кръвната формула. Наблюдават се незначителни колебания в състава на кръвта в зависимост от различни фактори през деня, така че е препоръчително кръвта да се дарява за анализ по едно и също време на деня и трябва да се спазват същите условия. Обикновено кръвта се взема сутрин на празен стомах; ако това не е възможно, тогава преди процедурата трябва да се въздържате от ядене в продължение на 2 часа.
Индикациите за целите на този анализ са както следва:диагностика на неефективна хематопоеза, намалено производство на червени кръвни клетки, проследяване на еритросупресорната терапия, диференциална диагноза на анемия, проследяване на състоянието след трансплантация на костен мозък, необходима оценка на реакциите на организма към терапия с желязо, фолиева киселина, витамин В12, еритропоетин;
Увеличаване на ретикулоцитите (ретикулоцитоза) се наблюдава при постхеморагична анемия, туморни метастази в костния мозък, хемолитична анемия, полицитемия, остър недостиг на кислород, малария, лечение на В12-дефицитна анемия.
Намаляване на ретикулоцитите (ретикулоцитопения) ще настъпи при апластична анемия, хронична алкохолна интоксикация, хипопластична анемия, патологични състояния на бъбреците, нелекувана В12-дефицитна анемия, мексидем, костни метастази.
4,86 (68 )
Общ анализкръв (пълна кръвна картина, CBC).
Това е най-разпространеният кръвен тест, който включва определяне на концентрацията на хемоглобина, броя на червените кръвни клетки, левкоцитите и тромбоцитите на единица обем, стойността на хематокрита и еритроцитните индекси (MCV, MCH, MCHC).
- скринингови и диспансерни прегледи;
- наблюдение на провежданата терапия;
- диференциална диагноза на кръвни заболявания.
Какво е хемоглобин (Hb, хемоглобин)?
Хемоглобинът е респираторен пигмент в кръвта, който се съдържа в червените кръвни клетки и участва в транспорта на кислород и въглероден диоксид и регулирането на киселинно-алкалния статус.
Хемоглобинът се състои от две части: протеин и желязо. Мъжете имат малко по-високи нива на хемоглобин от жените. Деца под една година имат физиологично понижение на нивата на хемоглобина:
- оксихемоглобин (HbO2) - съединение на хемоглобина с кислорода - образува се главно в артериалната кръв и й придава ален цвят;
- намален хемоглобин или дезоксихемоглобин (HbH) - хемоглобин, който е дал кислород на тъканите;
- карбоксихемоглобин (HbCO2) - съединение на хемоглобина с въглероден диоксид - се образува главно във венозна кръв, която в резултат придобива тъмно черешов цвят.
Кога концентрацията на хемоглобина може да се увеличи?
За заболявания и състояния:
водещи до сгъстяване на кръвта (изгаряния, упорито повръщане, чревна непроходимост, дехидратация или продължителна дехидратация);
съпроводено с увеличаване на броя на червените кръвни клетки - първична и вторична еритроцитоза (планинска болест, хронична обструктивна белодробна болест, увреждане на кръвоносните съдове на белите дробове, тежко тютюнопушене, наследствени хемоглобинопатии с повишен афинитет на хемоглобина към кислород и дефицит на 2,3-дифосфоглицерат в червените кръвни клетки, вродени "сини" дефекти на сърцето, поликистоза на бъбреците, хидронефроза, стеноза на бъбречната артерия в резултат на локална бъбречна исхемия, бъбречен аденокарцином, церебеларен хемангиобластом, синдром на Hippel-Lindau, хематом, маточни фиброиди, предсърден миксом, туморни заболявания на ендокринните жлези и др.);
физиологични състояния (при жители на високи планини, пилоти, катерачи, след повишена физическа активност, продължителен стрес).
Кога концентрацията на хемоглобина може да намалее?
С анемия с различна етиология (постхеморагична остра с остра загуба на кръв; дефицит на желязо с хронична загуба на кръв, след резекция или с тежко увреждане на тънките черва; наследствена, свързана с нарушен синтез на порфирин; хемолитична анемия, свързана с повишено разрушаване на червената кръв апластична анемия, свързана с токсичните ефекти на някои лекарства, химически вещества, идиопатичен, чиито причини са неясни; мегалобластна анемия, свързана с дефицит на витамин В12 и фолиева киселина; анемия поради отравяне с олово).
При свръххидратация (увеличаване на обема на циркулиращата плазма поради детоксикационна терапия, елиминиране на оток и др.).
Какво представляват червените кръвни клетки (RBC)?
Червените кръвни клетки са високоспециализирани, безядрени кръвни клетки, които имат формата на двойновдлъбнати дискове. Благодарение на тази форма повърхността на червените кръвни клетки е по-голяма, отколкото ако имаше формата на топка. Тази специална форма на червените кръвни клетки им помага да изпълняват основната си функция - пренос на кислород от белите дробове към тъканите и въглероден диоксид от тъканите към белите дробове, а също така благодарение на тази форма червените кръвни клетки имат по-голяма способност да се деформират обратимо при преминаване през тесни извити капиляри. Червените кръвни клетки се образуват от ретикулоцити, когато те напускат костния мозък. За един ден се обновяват около 1% от червените кръвни клетки. Среден срокживот на еритроцитите - 120 дни.
Кога може да се повишат нивата на червените кръвни клетки (еритроцитоза)?
Еритремията или болестта на Вакес е един от вариантите на хронична левкемия (първична еритроцитоза).
Вторична еритроцитоза:
абсолютни - причинени от хипоксични състояния (хронични белодробни заболявания, вродени сърдечни дефекти, повишена физическа активност, престой на голяма надморска височина); свързани с повишено производство на еритропоетин, който стимулира еритропоезата (рак на бъбречния паренхим, хидронефроза и поликистоза на бъбреците, рак на чернодробния паренхим, доброкачествена фамилна еритроцитоза); свързани с излишък на адренокортикостероиди или андрогени (феохромоцитом, болест/синдром на Кушинг, хипералдостеронизъм, церебеларен хемангиобластом);
относително - с удебеляване на кръвта, когато обемът на плазмата намалява при запазване на броя на червените кръвни клетки (дехидратация, прекомерно изпотяване, повръщане, диария, изгаряния, нарастващ оток и асцит; емоционален стрес; алкохолизъм; тютюнопушене; системна хипертония).
Кога може да се понижат нивата на червените кръвни клетки (еритроцитопения)?
При анемия с различна етиология: в резултат на дефицит на желязо, протеини, витамини, апластични процеси, хемолиза, хемобластоза, метастази на злокачествени новообразувания.
Какво представляват еритроцитните индекси (MCV, MCH, MCHC)?
Индекси, които позволяват количествена оценка на основните морфологични характеристики на червените кръвни клетки.
MCV - среден клетъчен обем.
Това е по-точен параметър от визуалната оценка на размера на червените кръвни клетки. Въпреки това, той не е надежден, ако присъства в кръвта, която се тества. голямо числоабнормни червени кръвни клетки (напр. сърповидни клетки).
Въз основа на стойността на MCV се разграничава анемия:
- микроцитозен MCV< 80 fl (железодефицитные анемии, талассемии, сидеробластные анемии);
- нормоцитен MCV от 80 до 100 fl (хемолитична анемия, анемия след кръвозагуба,
- хемоглобинопатии);
- макроцитен MCV > 100 fl (В12 и фолиеводефицитна анемия).
MCH е средното съдържание на хемоглобин в един еритроцит (среден клетъчен хемоглобин).
Този показател определя средното съдържание на хемоглобин в отделните червени кръвни клетки. Той е подобен на цветния индекс, но по-точно отразява синтеза на Hb и неговото ниво в еритроцитите. Въз основа на този индекс анемията може да бъде разделена на нормо-, хипо- и хиперхромна:
- Нормохромията е характерна за здрави хора, но може да възникне и при хемолитична и апластична анемия, както и при анемия, свързана с остра загуба на кръв;
- хипохромията се причинява от намаляване на обема на червените кръвни клетки (микроцитоза) или намаляване на нивото на хемоглобина в червени кръвни клетки с нормален обем. Това означава, че хипохромията може да се комбинира с намаляване на обема на еритроцитите и може да се наблюдава при нормо- и макроцитоза. Среща се при желязодефицитна анемия, анемия със хронични болести, таласемия, с някои хемоглобинопатии, отравяне с олово, нарушен синтез на порфирин;
- хиперхромията не зависи от степента на насищане на червените кръвни клетки с хемоглобин, а се определя само от обема на червените кръвни клетки. Наблюдава се при мегалобластна, много хронични хемолитични анемии, хипопластична анемия след остра кръвозагуба, хипотиреоидизъм, чернодробни заболявания, при прием на цитостатици, контрацептиви, антиконвулсанти.
MCHC (средна клетъчна концентрация на хемоглобин).
Средната концентрация на хемоглобин в еритроцит отразява насищането на еритроцита с хемоглобин и характеризира съотношението на количеството хемоглобин към обема на клетката. Така, за разлика от MSI, той не зависи от обема на червените кръвни клетки.
Увеличаване на MSHC се наблюдава при хиперхромни анемии (вродена сфероцитоза и други сфероцитни анемии).
Намаляване на MSHC може да настъпи при дефицит на желязо, сидеробластна анемия и таласемия.
Какво е хематокрит (Ht, хематокрит)?
Това е обемната част на червените кръвни клетки в цяла кръв (съотношението на обемите на червените кръвни клетки и плазмата), която зависи от броя и обема на червените кръвни клетки.
Стойността на хематокрита се използва широко за оценка на тежестта на анемията, при която може да намалее до 25-15%. Но този показател не може да бъде оценен скоро след кръвозагуба или кръвопреливане, т.к Може да получите фалшиво високи или фалшиво ниски резултати.
Хематокритът може леко да намалее при вземане на кръв в легнало положение и да се увеличи, когато вената се компресира дълго време с турникет при вземане на кръв.
Кога хематокритът може да се увеличи?
Еритремия (първична еритроцитоза).
Вторична еритроцитоза (вродени сърдечни дефекти, дихателна недостатъчност, хемоглобинопатии, бъбречни тумори, придружени от повишено образуване на еритропоетин, поликистоза на бъбреците).
Намаляване на обема на циркулиращата плазма (сгъстяване на кръвта) в случай на изгаряне, перитонит, дехидратация на тялото (тежка диария, неконтролируемо повръщане, прекомерно изпотяване, диабет).
Кога хематокритът може да намалее?
- анемия
- Увеличаване на обема на циркулиращата кръв (втората половина на бременността, хиперпротеинемия).
- Свръххидратация.
Какво е левкоцит (бели кръвни клетки, WBC)?
Левкоцити, или бели кръвни клетки, са безцветни клетки с различни размери (от 6 до 20 микрона), кръгли или неправилни по форма. Тези клетки имат ядро и могат да се движат самостоятелно като едноклетъчен организъм - амеба. Броят на тези клетки в кръвта е много по-малък от този на червените кръвни клетки. Левкоцитите са основният защитен фактор в борбата на човешкия организъм с различни заболявания. Тези клетки са „въоръжени“ със специални ензими, способни да „смилат“ микроорганизми, да свързват и разграждат чужди протеинови вещества и продукти на разпадане, образувани в тялото по време на жизнената дейност. В допълнение, някои форми на левкоцити произвеждат антитела - протеинови частици, които атакуват всички чужди микроорганизми, които влизат в кръвта, лигавиците и други органи и тъкани на човешкото тяло. Образуването на левкоцити (левкопоеза) се извършва в костния мозък и лимфните възли.
Има 5 вида левкоцити:
- неутрофили,
- лимфоцити,
- моноцити,
- еозинофили,
- базофили.
Кога може да се увеличи броят на белите кръвни клетки (левкоцитоза)?
- Остри инфекции, особено ако техните причинители са коки (стафилококи, стрептококи, пневмококи, гонококи). Въпреки че редица остри инфекции (тиф, паратиф, салмонелоза и др.) В някои случаи могат да доведат до левкопения (намаляване на броя на левкоцитите).
- Нагнояване и възпалителни процеси с различна локализация: плевра (плеврит, емпием), коремна кухина (панкреатит, апендицит, перитонит), подкожна тъкан (фелон, абсцес, флегмон) и др.
- Ревматична атака.
- Интоксикации, включително ендогенни (диабетна ацидоза, еклампсия, уремия, подагра).
- Злокачествени новообразувания.
- Наранявания, изгаряния.
- Остро кървене (особено ако кървенето е вътрешно: в коремната кухина, плевралното пространство, ставата или в непосредствена близост до твърдата мозъчна обвивка).
- Хирургични интервенции.
- Инфаркт на вътрешните органи (миокард, бели дробове, бъбреци, далак).
- Миело- и лимфоцитна левкемия.
- Резултат от действието на адреналин и стероидни хормони.
- Реактивна (физиологична) левкоцитоза: излагане на физиологични фактори (болка, студена или гореща вана, физическа активност, емоционален стрес, излагане на слънчева светлинаи UV лъчи); менструация; период на раждане.
Кога броят на белите кръвни клетки може да намалее (левкопения)?
- Някои вирусни и бактериални инфекции (грип, коремен тиф, туларемия, морбили, малария, рубеола, паротит, инфекциозна мононуклеоза, милиарна туберкулоза, СПИН).
- сепсис.
- Хипо- и аплазия на костния мозък.
- Увреждане на костния мозък химикали, лекарства.
- Излагане на йонизиращо лъчение.
- Спленомегалия, хиперспленизъм, състояние след спленектомия.
- Остра левкемия.
- Миелофиброза.
- Миелодиспластични синдроми.
- плазмоцитом.
- Метастази на неоплазми в костния мозък.
- Болест на Addison-Biermer.
- Анафилактичен шок.
- Системен лупус еритематозус, ревматоиден артрит и други колагенози.
- Прием на сулфонамиди, хлорамфеникол, аналгетици, нестероидни. противовъзпалителни средства, тиреостатици, цитостатици.
Какво е тромбоцит (брой на тромбоцитите, PLT)?
Тромбоцитите или кръвните плочици са най-малките сред клетъчните елементи на кръвта, чийто размер е 1,5-2,5 микрона. Тромбоцитите изпълняват ангиотрофични, адхезивно-агрегационни функции, участват в процесите на коагулация и фибринолиза и осигуряват ретракция на кръвен съсирек. Те са в състояние да пренасят циркулиращи имунни комплекси, коагулационни фактори (фибриноген), антикоагуланти, биологично активни вещества (серотонин) върху тяхната мембрана, а също така поддържат вазоспазъм. Тромбоцитните гранули съдържат фактори на кръвосъсирването, ензим пероксидаза, серотонин, калциеви йони Ca2+, ADP (аденозин дифосфат), фактор на von Willebrand, тромбоцитен фибриноген, тромбоцитен растежен фактор.
Кога се увеличава броят на тромбоцитите (тромбоцитоза)?
Първичен (в резултат на пролиферация на мегакариоцити):
- есенциална тромбоцитемия;
- еритремия;
- миелоидна левкемия.
Вторични (възникващи на фона на някакво заболяване):
- възпалителни процеси (системни възпалителни заболявания, остеомиелит, туберкулоза);
- злокачествени новообразувания на стомаха, бъбреците (хипернефрома), лимфогрануломатоза;
- левкемии (мегакаритична левкемия, полицитемия, хронична миелоидна левкемия и др.). При левкемия тромбоцитопенията е ранен признак и с напредването на заболяването се развива тромбоцитопения;
- цироза на черния дроб;
- състояние след масивна (повече от 0,5 l) кръвозагуба (включително след големи хирургични операции), хемолиза;
- състояние след отстраняване на далака (тромбоцитозата обикновено продължава 2 месеца след операцията);
- при сепсис, когато броят на тромбоцитите може да достигне 1000 * 109/l.;
- физически упражнения.
Кога броят на тромбоцитите намалява (тромбоцитопения)?
Тромбоцитопенията винаги е тревожен симптом, тъй като създава заплаха от повишено кървене и увеличава продължителността на кървенето.
Вродени тромбоцитопении:
- Синдром на Wiskott-Aldrich;
- Синдром на Chediak-Higashi;
- синдром на Fanconi;
- аномалия Мей-Хеглин;
- Синдром на Bernard-Soulier (гигантски тромбоцити).
Придобита тромбоцитопения:
- автоимунна (идиопатична) тромбоцитопенична пурпура (намаляването на броя на тромбоцитите се дължи на повишеното им разрушаване под въздействието на специални антитела, чийто механизъм на образуване все още не е установен);
- лекарствени (при приемане на редица лекарства възниква токсично или имунно увреждане на костния мозък: цитостатици (винбластин, винкристин, меркаптопурин и др.); хлорамфеникол; сулфонамидни лекарства (бисептол, сулфодиметоксин), аспирин, бутадион, реопирин, аналгин и др. .);
- за системни заболявания на съединителната тъкан: системен лупус еритематозус, склеродермия, дерматомиозит;
- при вирусни и бактериални инфекции (морбили, рубеола, варицела, грип, рикетсиоза, малария, токсоплазмоза);
- състояния, свързани с повишена активност на далака при цироза на черния дроб, хроничен и по-рядко остър вирусен хепатит;
- апластична анемия и миелофтиза (заместване на костен мозък с туморни клетки или фиброзна тъкан);
- мегалобластна анемия, туморни метастази в костния мозък; автоимунна хемолитична анемия и тромбоцитопения (синдром на Evans); остра и хронична левкемия;
- дисфункция на щитовидната жлеза (тиреотоксикоза, хипотиреоидизъм);
- синдром на дисеминирана интраваскуларна коагулация (DIC синдром);
- пароксизмална нощна хемоглобинурия (болест на Marchiafava-Micheli);
- масивни кръвопреливания, екстракорпорално кръвообращение;
- в неонаталния период (недоносеност, хемолитична болест на новороденото, неонатална автоимунна тромбоцитопенична пурпура);
- застойна сърдечна недостатъчност, тромбоза на чернодробните вени;
- по време на менструация (с 25-50%).
Какво представлява скоростта на утаяване на еритроцитите (СУЕ)?
Това е показател за скоростта на разделяне на кръвта в епруветка с добавен антикоагулант на 2 слоя: горен (чиста плазма) и долен (утаени червени кръвни клетки). Скоростта на утаяване на еритроцитите се определя от височината на образувания плазмен слой в mm за 1 час. Специфичното тегло на еритроцитите е по-високо от специфичното тегло на плазмата, следователно в епруветка, в присъствието на антикоагулант, под въздействието на гравитацията, еритроцитите се утаяват на дъното. Скоростта на утаяване на еритроцитите се определя главно от степента на тяхната агрегация, т.е. способността им да се слепват. Агрегацията на еритроцитите зависи главно от техните електрически свойства и протеиновия състав на кръвната плазма. Обикновено червените кръвни клетки носят отрицателен заряд (зета потенциал) и се отблъскват взаимно. Степента на агрегация (и следователно СУЕ) нараства с увеличаване на плазмената концентрация на така наречените острофазови протеини - маркери на възпалителния процес. На първо място, фибриноген, С-реактивен протеин, церулоплазмин, имуноглобулини и др. Напротив, ESR намалява с увеличаване на концентрацията на албумин. Дзета потенциалът на еритроцитите се влияе и от други фактори: рН на плазмата (ацидозата намалява ESR, алкалозата се увеличава), йонен заряд на плазмата, липиди, вискозитет на кръвта, наличие на антиеритроцитни антитела. Броят, формата и размерът на червените кръвни клетки също оказват влияние върху седиментацията. Намаляването на съдържанието на еритроцити (анемия) в кръвта води до ускоряване на ESR и, напротив, увеличаването на съдържанието на еритроцити в кръвта забавя скоростта на утаяване.
При остри възпалителни и инфекциозни процеси се наблюдава промяна в скоростта на утаяване на еритроцитите 24 часа след повишаване на температурата и увеличаване на броя на левкоцитите.
Индикаторът ESR варира в зависимост от много физиологични и патологични фактори. Стойностите на ESR при жените са малко по-високи, отколкото при мъжете. Промените в протеиновия състав на кръвта по време на бременност водят до повишаване на ESR през този период. Стойностите могат да варират през деня; максималното ниво се наблюдава през деня.
Показания за целта на изследването:
- възпалителни заболявания;
- инфекциозни заболявания;
- тумори;
- скрининг преглед при профилактични прегледи.
Кога се ускорява ESR?
- Възпалителни заболявания с различна етиология.
- Остри и хронични инфекции (пневмония, остеомиелит, туберкулоза, сифилис).
- Парапротеинемия (мултиплен миелом, болест на Waldenström).
- Туморни заболявания (карцином, сарком, остра левкемия, лимфогрануломатоза, лимфом).
- Автоимунни заболявания (колагенози).
- Бъбречни заболявания (хроничен нефрит, нефротичен синдром).
- Инфаркт на миокарда.
- Хипопротеинемия.
- Анемия, състояние след кръвозагуба.
- Интоксикация.
- Травми, фрактури на костите.
- Състояние след шок, хирургични интервенции.
- Хиперфибриногенемия.
- При жени по време на бременност, менструация и следродилен период.
- Напреднала възраст.
- Прием на лекарства (естрогени, глюкокортикоиди).
Кога ESR се забавя?
- Еритремия и реактивна еритроцитоза.
- Тежки симптоми на циркулаторна недостатъчност.
- епилепсия
- Гладуване, намалена мускулна маса.
- Прием на кортикостероиди, салицилати, калциеви и живачни препарати.
- Бременност (особено 1-ви и 2-ри семестър).
- Вегетарианска диета.
- Миодистрофии.
Каква е левкоцитната формула (диференциално броене на белите клетки)?
Левкоцитната формула е процент различни видовелевкоцити.
от морфологични характеристики(тип ядро, наличие и естество на цитоплазмените включвания) има 5 основни типа левкоцити:
- неутрофили;
- еозинофили;
- базофили;
- лимфоцити;
- моноцити.
Освен това белите кръвни клетки се различават по степен на зрялост. Повечето от клетките-предшественици на зрели форми на левкоцити (млади, миелоцити, промиелоцити, пролимфоцити, промоноцити, бластни форми на клетки) в периферната кръв се появяват само в случай на патология.
Изследването на левкоцитната формула е от голямо значение при диагностицирането на повечето хематологични, инфекциозни, възпалителни заболявания, както и за оценка на тежестта на състоянието и ефективността на терапията.
Левкоцитната формула има характеристики, свързани с възрастта (при деца, особено през неонаталния период, съотношението на клетките се различава рязко от възрастните).
около 60% общ бройгранулоцитите се намират в костния мозък, съставлявайки резерва на костния мозък, 40% са в други тъкани и само по-малко от 1% са в периферната кръв.
Различните видове левкоцити изпълняват различни функции, така че определянето на съотношението различни видовелевкоцити, съдържанието на млади форми, идентифицирането на патологични клетъчни форми предоставя ценна диагностична информация.
Възможни варианти за промяна (изместване) на левкоцитната формула:
изместване на левкоцитната формула наляво - увеличаване на броя на незрелите (лентови) неутрофили в периферната кръв, появата на метамиелоцити (млади), миелоцити;
изместване на левкоцитната формула надясно - намаляване на нормалния брой на лентовите неутрофили и увеличаване на броя на сегментираните неутрофили с хиперсегментирани ядра (мегалобластна анемия, бъбречни и чернодробни заболявания, състояние след кръвопреливане).
Какво представляват неутрофилите?
Неутрофилите са най-многобройният вид бели кръвни клетки, те съставляват 45-70% от всички левкоцити. В зависимост от степента на зрялост и формата на ядрото, в периферната кръв се разграничават лентови (по-млади) и сегментирани (зрели) неутрофили. По-младите клетки от неутрофилната серия - млади (метамиелоцити), миелоцити, промиелоцити - се появяват в периферната кръв в случай на патология и са доказателство за стимулиране на образуването на клетки от този тип. Продължителността на циркулацията на неутрофилите в кръвта е средно приблизително 6,5 часа, след което те мигрират в тъканите.
Те участват в унищожаването на инфекциозни агенти, попаднали в тялото, тясно взаимодействайки с макрофаги (моноцити), Т- и В-лимфоцити. Неутрофилите отделят вещества, които имат бактерициден ефект, подпомагат регенерацията на тъканите, като премахват увредените клетки от тях и секретират вещества, които стимулират регенерацията. Тяхната основна функция е защита срещу инфекции чрез хемотаксис (насочено движение към стимуланти) и фагоцитоза (абсорбция и смилане) на чужди микроорганизми.
Увеличаването на броя на неутрофилите (неутрофилия, неутрофилия, неутроцитоза) като правило се комбинира с увеличаване на общия брой левкоцити в кръвта. Рязкото намаляване на броя на неутрофилите може да доведе до животозастрашаващи инфекциозни усложнения. Агранулоцитозата е рязко намаляване на броя на гранулоцитите в периферната кръв до пълното им изчезване, което води до намаляване на устойчивостта на организма към инфекции и развитие на бактериални усложнения.
Кога може да има увеличение на общия брой на неутрофилите (неутрофилия, неутрофилия)?
Кога се увеличава броят на незрелите неутрофили (изместване наляво)?
В тази ситуация броят на лентовите неутрофили в кръвта се увеличава и могат да се появят метамиелоцити (млади) и миелоцити.
Това може да се случи, когато:
- остри инфекциозни заболявания;
- метастази на злокачествени новообразувания с различна локализация;
- начален стадий на хронична миелоидна левкемия;
- туберкулоза;
- инфаркт на миокарда;
- интоксикация;
- шоково състояние;
- физически стрес;
- ацидоза и кома.
Кога се наблюдава намаляване на броя на неутрофилите (неутропения)?
- Бактериални инфекции (тиф, паратиф, туларемия, бруцелоза, подостър бактериален ендокардит, милиарна туберкулоза).
- Вирусни инфекции (инфекциозен хепатит, грип, морбили, рубеола, варицела).
- Малария.
- Хронични възпалителни заболявания (особено при възрастни и отслабени хора).
- Бъбречна недостатъчност.
- Тежки форми на сепсис с развитие на септичен шок.
- Хемобластоза (в резултат на хиперплазия на туморни клетки и намаляване на нормалната хематопоеза).
- Остра левкемия, апластична анемия.
- Автоимунни заболявания (системен лупус еритематозус, ревматоиден артрит, хронична лимфоцитна левкемия).
- Изоимунна агранулоцитоза (при новородени, след трансфузия).
- Анафилактичен шок.
- Спленомегалия.
- Наследствени форми на неутропения (циклична неутропения, фамилна доброкачествена хронична неутропения, постоянна наследствена неутропения на Kostmann).
- Йонизиращо лъчение.
- Токсични вещества (бензен, анилин и др.).
- Дефицит на витамин В12 и фолиева киселина.
- Приемане на определени лекарства (производни на пиразолон, нестероидни противовъзпалителни средства, антибиотици, особено хлорамфеникол, сулфонамидни лекарства, златни препарати).
- Прием на противотуморни лекарства (цитостатици и имуносупресори).
- Хранително-токсични фактори (ядене на развалени презимували зърнени култури и др.).
Какво представляват еозинофилите?
Кога броят на еозинофилите се увеличава (еозинофилия)?
Какво представляват базофилите?
Най-малката популация от левкоцити. Базофилите представляват средно 0,5% от общия брой левкоцити в кръвта. В кръвта и тъканите базофилите (последните също включват мастни клетки) те изпълняват много функции: поддържат кръвния поток в малките съдове, насърчават растежа на нови капиляри и осигуряват миграцията на други левкоцити в тъканите. Те участват в алергични и клетъчни възпалителни реакции от забавен тип в кожата и други тъкани, причинявайки хиперемия, образуване на ексудат и повишена капилярна пропускливост. Базофилите по време на дегранулация (разрушаване на гранули) инициират развитието на незабавна анафилактична реакция на свръхчувствителност. Съдържат биологично активни вещества (хистамин; левкотриени, които предизвикват спазъм на гладката мускулатура; "фактор за активиране на тромбоцитите" и др.). Продължителността на живота на базофилите е 8-12 дни, времето на циркулация в периферната кръв (както всички гранулоцити) е няколко часа.
Кога се наблюдава увеличаване на броя на базофилите (базофилия)?
- Алергични реакции към храна, лекарства, въвеждане на чужд протеин.
- Хронична миелоидна левкемия, миелофиброза, еритремия, лимфогрануломатоза.
- Хипофункция на щитовидната жлеза (хипотиреоидизъм).
- нефрит.
- Хроничен улцерозен колит.
- Хемолитична анемия.
- Недостиг на желязо след лечение на желязодефицитна анемия.
- В12 дефицитна анемия.
- Състояния след спленектомия.
- При лечение с естрогени, антитироидни лекарства.
- По време на овулация, бременност, в началото на менструация.
- Рак на белите дробове.
- Истинска полицитемия.
- Диабет.
- Остър хепатит с жълтеница.
- Язвен колит.
- Болест на Ходжкин.
Какво представляват лимфоцитите?
Лимфоцитите съставляват 20-40% от общия брой левкоцити. Лимфоцитите се образуват в костния мозък и активно функционират в лимфоидната тъкан. Главна функциялимфоцитите се състоят в разпознаване на чужд антиген и участие в адекватен имунологичен отговор на тялото. Лимфоцитите са уникално разнообразна популация от клетки, получени от различни прекурсори и обединени от една морфология. Въз основа на произхода си лимфоцитите се разделят на две основни субпопулации: Т-лимфоцити и В-лимфоцити. Съществува и група лимфоцити, наречени „нито Т-, нито В-“ или „0-лимфоцити“ (нулеви лимфоцити). Клетките, които съставляват тази група, са идентични по морфологична структура с лимфоцитите, но се различават по произход и функционални характеристики- клетки на имунологичната памет, клетки убийци, помощници, супресори.
Различните субпопулации от лимфоцити изпълняват различни функции:
осигуряване на ефективен клетъчен имунитет (включително отхвърляне на трансплантант, унищожаване на туморни клетки);
образуване на хуморален отговор (синтез на антитела към чужди протеини - имуноглобулини от различни класове);
регулиране на имунния отговор и координиране на работата на цялата имунна система като цяло (освобождаване на протеинови регулатори - цитокини);
осигуряване на имунологична памет (способността на тялото да ускори и засили имунния отговор, когато отново срещне чужд агент).
Трябва да се има предвид, че левкоцитната формула отразява относителното (процентно) съдържание на левкоцити от различни видове и увеличаването или намаляването на процента на лимфоцитите може да не отразява истинската (абсолютна) лимфоцитоза или лимфопения, а да бъде следствие от намаляване или увеличаване на абсолютния брой левкоцити от други видове (обикновено неутрофили).
Кога може да се увеличи броят на лимфоцитите (лимфоцитоза)?
- Вирусна инфекция (инфекциозна мононуклеоза, остър вирусен хепатит, цитомегаловирусна инфекция, магарешка кашлица, ARVI, токсоплазмоза, херпес, рубеола, HIV инфекция).
- Остра и хронична лимфоцитна левкемия, макроглобулинемия на Waldenström, лимфоми в периода на левкемия.
- Туберкулоза.
- Сифилис.
- Бруцелоза.
- Отравяне с тетрахлоретан, олово, арсен, въглероден дисулфид.
- При прием на определени лекарства (леводопа, фенитоин, валпроева киселина, наркотични аналгетици и др.).
Кога може да намалее броят на лимфоцитите (лимфопения)?
- Остри инфекции и заболявания.
- начална фазаинфекциозно-токсичен процес.
- Тежки вирусни заболявания.
- Милиарна туберкулоза.
- Системен лупус еритематозус.
- Апластична анемия.
- Терминален стадий на рак.
- Вторични имунни дефицити.
- Бъбречна недостатъчност.
- Циркулаторна недостатъчност.
- Рентгенова терапия. Прием на лекарства с цитостатичен ефект (хлорамбуцил, аспарагиназа), глюкокортикоиди, прилагане на антилимфоцитен серум
.Какво представляват моноцитите?
Моноцитите са най-големите клетки сред левкоцитите (системата от фагоцитни макрофаги), съставляващи 2-10% от всички левкоцити. Моноцитите участват във формирането и регулирането на имунния отговор. В тъканите моноцитите се диференцират в органо- и тъканно-специфични макрофаги. Моноцитите/макрофагите са способни на амебоидно движение и проявяват изразена фагоцитна и бактерицидна активност. Макрофагите - моноцитите са в състояние да абсорбират до 100 микроби, докато неутрофилите - само 20-30. На мястото на възпалението макрофагите фагоцитират микроби, денатуриран протеин, комплекси антиген-антитяло, както и мъртви левкоцити и увредени клетки на възпалената тъкан, като почистват мястото на възпалението и го подготвят за регенерация. Те отделят повече от 100 биологично активни вещества. Те стимулират фактора, причиняващ туморна некроза (кахексин), който има цитотоксично и цитостатично действие върху туморните клетки. Секретираният интерлевкин I и кахексин действат върху терморегулаторните центрове на хипоталамуса, повишавайки телесната температура. Макрофагите участват в регулацията на хемопоезата, имунния отговор, хемостазата, метаболизма на липидите и желязото. Моноцитите се образуват в костния мозък от монобласти. След като напуснат костния мозък, те циркулират в кръвта за 36 до 104 часа и след това мигрират в тъканите. В тъканите моноцитите се диференцират в органо- и тъканно-специфични макрофаги. Тъканите съдържат 25 пъти повече моноцити от кръвта.
Кога се увеличава броят на моноцитите (моноцитоза)?
- Вирусни инфекции (инфекциозна мононуклеоза).
- Гъбични, протозойни инфекции (малария, лайшманиоза).
- Период на възстановяване след остри инфекции.
- Грануломатоза (туберкулоза, сифилис, бруцелоза, саркоидоза, улцерозен колит).
- Колагенози (системен лупус еритематозус, ревматоиден артрит, нодозен периартериит).
- Заболявания на кръвта (остра монобластна и миеломонобластна левкемия, хронична моноцитна и миеломоноцитна миелоидна левкемия, лимфогрануломатоза).
- Подостър септичен ендокардит.
- Ентерит.
- Бавен сепсис.
- Отравяне с фосфор, тетрахлоретан.
Кога броят на моноцитите намалява (моноцитопения)?
- Апластична анемия.
- раждане.
- Хирургични интервенции.
- Шокови състояния.
- Косматоклетъчна левкемия.
- Пиогенни инфекции.
- Прием на глюкокортикоиди.
Какво представляват ретикулоцитите?
Ретикулоцитите са млади форми на еритроцити (предшественици на зрели еритроцити), съдържащи гранулирано-нишковидно вещество, разкриващо се чрез специално (суправитално) оцветяване. Ретикулоцитите се откриват както в костния мозък, така и в периферната кръв. Времето на узряване на ретикулоцитите е 4-5 дни, от които в рамките на 3 дни те узряват в периферната кръв, след което се превръщат в зрели еритроцити. При новородените ретикулоцитите се откриват в по-голям брой, отколкото при възрастните.
Броят на ретикулоцитите в кръвта отразява регенеративните свойства на костния мозък. Тяхното преброяване е важно за оценка на степента на активност на еритропоезата (производството на червени кръвни клетки): когато еритропоезата се ускорява, делът на ретикулоцитите се увеличава, а когато се забавя, намалява. В случай на повишено разрушаване на червените кръвни клетки, делът на ретикулоцитите може да надхвърли 50%. Рязкото намаляване на броя на червените кръвни клетки в периферната кръв може да доведе до изкуствено увеличаване на броя на ретикулоцитите, тъй като последният се изчислява като процент от всички червени кръвни клетки. Следователно, за да се оцени тежестта на анемията, се използва „ретикуларният индекс“: % ретикулоцити x хематокрит / 45 x 1,85, където 45 е нормален хематокрит, 1,85 е броят на дните, необходими за навлизането на нови ретикулоцити в кръвта. Ако индекс< 2 - говорит о гипопролиферативном компоненте анемии, если >2-3, тогава има увеличение на образуването на червени кръвни клетки.
Показания за целите на анализа:
- диагностика на неефективна хемопоеза или намалено производство на червени кръвни клетки;
- диференциална диагноза на анемия;
- оценка на отговора към терапия с желязо, фолиева киселина, витамин В12, еритропоетин;
- проследяване на ефекта от трансплантацията на костен мозък;
- мониториране на еритросупресорната терапия.
Кога се увеличава броят на ретикулоцитите (ретикулоцитоза)?
- Постхеморагична анемия (ретикулоцитна криза, увеличение 3-6 пъти).
- Хемолитична анемия (до 300%).
- Остър недостиг на кислород.
- Лечение на В12-дефицитна анемия (ретикулоцитна криза на дни 5-9 от терапията с витамин В12).
- Лечение на желязодефицитна анемия с железни препарати (8-12 дни лечение).
- Таласемия.
- Малария.
- Полицитемия.
- Туморни метастази в костния мозък.
Кога броят на ретикулоцитите намалява?
- Апластична анемия.
- Хипопластична анемия.
- Нелекувана В12 дефицитна анемия.
- Метастази на неоплазми в костите.
- Автоимунни заболявания на хемопоетичната система.
- микседем.
- Бъбречни заболявания.
- Алкохолизъм.
Срок за изпълнение: 1 работен ден.
Левкоцитна формула– показател, включващ определянето на 5 основни вида левкоцити (неутрофили, еозинофили, базофили, лимфоцити, моноцити), които изпълняват различни функции в организма и представлява техния процент. Изразено като процент. Промените в левкоцитната формула придружават много заболявания и често са неспецифични. Диагностичната стойност на този анализ е, че дава представа за тежестта на заболяването и ефективността на лечението.
Неутрофили- вид левкоцити, средно 40-72% от общия брой левкоцити. Основната функция на неутрофилите е да проникват в телесните тъкани от кръвта и да унищожават чужди, патогенни микроорганизми чрез тяхната фагоцитоза (улавяне и смилане). Увеличаването на броя на неутрофилите е характерно за повечето остри гнойни бактериални инфекции, причинени от стафилококи и стрептококи, неспецифични остри възпалителни процеси. Значително увеличение се наблюдава при хронична миелоидна левкемия. Неутрофилите са разделени на две популации: лентови и сегментирани. Гнойът, който се образува на мястото на възпалението, е маса, състояща се главно от мъртви и "умиращи" неутрофили, както и остатъци от бактериални и други микроорганизми, образувани в резултат на борбата с инфекцията.
|
Повишени неутрофили |
Намалени неутрофили |
|
|
|
Повишени еозинофили |
Намалени еозинофили Базофили- вид левкоцити, съставляващи 0-1% от общия брой левкоцити и участващи в алергични реакции. Увеличаването на броя на тези клетки се наблюдава при различни алергични реакции, хронични и вирусни инфекции и заедно с еозинофилията може да бъде признак на хронична миелоидна левкемия. Лимфоцити- вид левкоцити, представляващи 19-37% от общия брой левкоцити. Те са основните клетки на имунната система за формиране на клетъчния имунитет. Те произвеждат антитела, които свързват чужди вещества и водят до унищожаване на клетките, заразени с микроорганизми. Те са способни да „разпознават“ и „убиват“ раковите клетки. Осигурете придобит имунитет (съпротива на болестта при вторичен контакт с патогена). Увеличаването на лимфоцитите е характерно за: вирусни и хронични бактериални инфекции, хронична лимфоцитна левкемия.
Моноцити– вид левкоцити, съставляващи 3-11% от общия брой на левкоцитите. Осигуряват фагоцитоза (улавяне и смилане) на чужди микроорганизми. Моноцитозата (увеличаване на броя на моноцитите) в кръвта може да бъде признак на туберкулоза, подостър бактериален ендокардит и други бактериални инфекции. При определяне на кръвната формула се оценява съотношението различни видовелевкоцитите и тяхната морфология, това изследване предоставя по-точна информация за имунната система на пациента, отколкото определянето само на броя на левкоцитите. Общо има 5 основни вида левкоцити - неутрофили, еозинофили, базофили, лимфоцити и моноцити. При изчисляване на кръвната формула се определя процентът на левкоцитите от всеки тип. Кръвната формула отразява относителното количество на всеки вид бели кръвни клетки в кръвта. За да определите абсолютния брой на левкоцитите от всеки тип, умножете техния процент по общия брой на левкоцитите. Референтни интервали:
Съвременните хематологични анализатори, когато преброяват броя на левкоцитите, разпределят тези клетки в целия обем и преброяват всяка фракция отделно. Но съотношението на размерите на клетките в устройството и в оцветените кръвни натривки е различно. Това се дължи на факта, че за да се изчисли концентрацията на белите кръвни клетки, е необходимо да се унищожат червените кръвни клетки, тъй като размерът на белите кръвни клетки е близък до размера на червените кръвни клетки. За да направите това, към кръвната фракция се добавя хемолитик, който разрушава мембраните на червените кръвни клетки, докато белите кръвни клетки остават непокътнати. След такава обработка с лизиращ разтвор различни формиЛевкоцитите претърпяват промени в размера си в различна степен. Областта с малки обеми се образува от лимфоцити, които под въздействието на хемолитика значително намаляват по обем. Неутрофилите, напротив, са разположени в области с големи обеми. Между тях има зона от така наречените "средни левкоцити", която съдържа базофили, еозинофили и моноцити. Нормалните стойности на средните клетки показват правилното съотношение на видовете бели кръвни клетки в тази популация. При патологични показатели е необходимо да се преразгледа левкоцитната формула. Съотношение на размераклетки в оцветени кръвни натривки и в устройството след третиране с лизиращ разтвор Левкоцитната формула (процентно съдържание на лимфоцити, гранулоцити, моноцити, еозинофили, базофили) се изчислява чрез преглед на оцветена кръвна натривка под микроскоп от лаборант. |
Кръве течна тъкан, която изпълнява различни функции, включително транспорт на кислород и хранителни вещества до органи и тъкани и отстраняване на отпадъчни продукти от тях. Състои се от плазма и формирани елементи: червени кръвни клетки, левкоцити и тромбоцити.
Общ кръвен анализ
в лаборатория INVITRO включва определяне на концентрация на хемоглобин, брой еритроцити, левкоцити и тромбоцити, хематокрит и еритроцитни индекси (MCV, RDW, MCH, MCHC). Общ анализ - виж тест № 5, Левкоцитна формула - виж тест № 119, СУЕ - виж тест № 139.
Левкоцитна формула
- това е процентното съдържание на различни видове левкоцити (неутрофили, лимфоцити, еозинофили, моноцити, базофили).
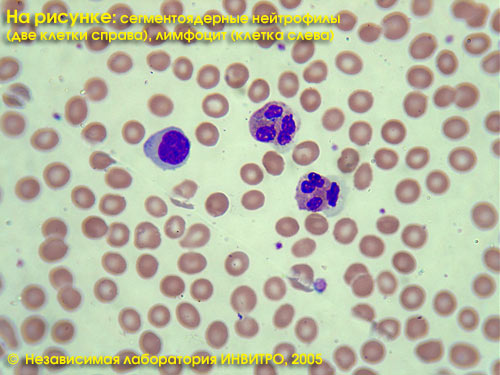
Левкоцитната формула в независима лаборатория INVITRO включва определяне (в%) на неутрофили, лимфоцити, еозинофили, базофили и моноцити. Общ анализ - виж тест № 5, Левкоцитна формула - виж тест № 119, СУЕ - виж тест № 139.
Скорост на утаяване на еритроцитите (ESR) - неспецифичен индикатор за възпаление.
СУЕ- индикатор за скоростта на разделяне на кръвта в епруветка с добавен антикоагулант на 2 слоя: горен (прозрачна плазма) и долен (утаени червени кръвни клетки). Скоростта на утаяване на еритроцитите се определя от височината на образувания плазмен слой (в mm) за 1 час. Специфичното тегло на еритроцитите е по-високо от специфичното тегло на плазмата, следователно в епруветка, в присъствието на антикоагулант (натриев цитрат), под въздействието на гравитацията, еритроцитите се утаяват на дъното.
Процесът на утаяване на еритроцитите може да бъде разделен на 3 фази, които протичат с различна скорост. Отначало червените кръвни клетки бавно се установяват в отделни клетки. Тогава те образуват агрегати - „монетни колони“ и потъването става по-бързо. В третата фаза се образуват много агрегати от червени кръвни клетки, тяхното утаяване първо се забавя и след това постепенно спира.
Индикаторът ESR варира в зависимост от много физиологични и патологични фактори. Стойностите на ESR при жените са малко по-високи, отколкото при мъжете. Промените в протеиновия състав на кръвта по време на бременност водят до повишаване на ESR през този период.
Намаляването на съдържанието на еритроцити (анемия) в кръвта води до ускоряване на ESR и, напротив, увеличаването на съдържанието на еритроцити в кръвта забавя скоростта на утаяване. Стойностите могат да варират през деня; максималното ниво се наблюдава през деня. Основният фактор, влияещ върху образуването на "монетни колони" по време на утаяването на еритроцитите, е протеиновият състав на кръвната плазма. Острофазовите протеини, адсорбирани на повърхността на еритроцитите, намаляват заряда и отблъскването им един от друг, допринасят за образуването на "монетни колони" и ускореното утаяване на еритроцитите.
Увеличаването на протеините в острата фаза, например С-реактивен протеин, хаптоглобин, алфа-1-антитрипсин, по време на остро възпаление води до повишаване на ESR. При остри възпалителни и инфекциозни процеси се наблюдава промяна в скоростта на утаяване на еритроцитите 24 часа след повишаване на температурата и увеличаване на броя на левкоцитите. При хронично възпаление повишаването на ESR се причинява от повишаване на концентрацията на фибриноген и имуноглобулини.
Определянето на ESR във времето, в комбинация с други тестове, се използва за проследяване на ефективността на лечението на възпалителни и инфекциозни заболявания. Общ анализ - виж тест № 5, Левкоцитна формула - виж тест № 119, СУЕ - виж тест № 139.
Биоматериал
- 2 епруветки:
Цяла кръв с EDTA
Цяла кръв с цитрат
Моля обърнете внимание че при извършване на клиничен кръвен тест (№ 1515) и преброяване на левкоцитната формула (№ 119), ако се установят значителни отклонения в пробите и резултатът налага ръчно микроскопиране, ИНВИТРО допълнително извършва безплатно ръчно преброяване на левкоцитната формула. с преброяване на млади форми на неутрофили (включително точно преброяване на лентови неутрофили) и количествена оценка на всички патологични форми на левкоцити (ако има такива).
За предпочитане е кръвта да се взема сутрин на празен стомах, след 8-14 часа нощно гладуване (можете да пиете вода), допустимо е през деня 4 часа след лека храна.
В навечерието на изследването е необходимо да се изключи повишен психо-емоционален и физически стрес (спортни тренировки) и прием на алкохол.
Общ кръвен тест заедно с левкоцитна формула
широко използван като един от най-важните методи за изследване на повечето заболявания. Промените, настъпващи в периферната кръв, са неспецифични, но в същото време отразяват промените, настъпващи в целия организъм. Изследване на левкоцитна формула
е от голямо значение при диагностиката на хематологични, инфекциозни, възпалителни заболявания, както и оценка на тежестта на състоянието и ефективността на терапията. В същото време промените в левкоцитната формула не са специфични - те могат да имат подобен характер, когато различни заболяванияили, напротив, различни промени могат да възникнат в една и съща патология при различни пациенти. Левкоцитната формула има характеристики, свързани с възрастта, така че нейните промени трябва да се оценяват от гледна точка възрастова норма(това е особено важно при преглед на деца).
Скорост на утаяване на еритроцитите (ESR):
- Възпалителни заболявания.
- Инфекции.
- Тумори.
- Скринингово изследване при профилактични прегледи.
Тълкуването на резултатите от изследването съдържа информация за лекуващия лекар и не е диагноза.
Информацията в този раздел не трябва да се използва за самодиагностика или самолечение.
- Лекарят поставя точна диагноза, като използва както резултатите от това изследване, така и необходимата информация от други източници: медицинска история, резултати от други изследвания и др.
- Вижте описания на отделните тестове:



.jpg)
