Основната функция на левкоцитите. Лимфогрануломатоза (болест на Ходжкин) - причини, симптоми, диагностика, лечение и прогноза
Бели кръвни телца. Това са ядрени клетки без полизахаридна обвивка.
Размери - 9-16 микрона
Нормалното количество е 4-9*10 в 9L
Образованието възниква в червения костен мозък, лимфните възли, далака.
Левкоцитоза - увеличаване на броя на белите кръвни клетки
Левкопения - намаляване на броя на белите кръвни клетки
Броят на левкоцитите \u003d B * 4000 * 20/400. Те разчитат на решетката на Горяев. Кръвта се разрежда с 5% разтвор на оцетна киселина, оцветен с метиленово синьо, разреден 20 пъти. В кисела среда настъпва хемолиза. След това разредената кръв се поставя в камера за броене. Пребройте числото в 25 големи квадрата. Преброяването може да се извърши в неразделени и разделени квадрати. Общият брой на преброените бели кръвни клетки ще съответства на 400 малки. Разберете колко левкоцити са средно на един малък квадрат. Преобразувайте в кубични милиметри (умножете по 4000). Вземаме предвид разреждането на кръвта 20 пъти. При новородени количеството през първия ден се увеличава (10-12 * 10 в 9 литра). До 5-6-годишна възраст достига нивото на възрастен. Увеличаването на левкоцитите причинява физическа активност, прием на храна, болка, стресови ситуации. Количеството се увеличава по време на бременност, с охлаждане. Това е физиологична левкоцитоза, свързана с освобождаването на повече левкоцити в кръвообращението. Това са преразпределителни реакции. Дневни колебания - сутрин по-малко левкоцити, вечер повече. При инфекциозни възпалителни заболявания броят на левкоцитите се увеличава поради участието им в защитни реакции. Броят на левкоцитите може да се увеличи при левкемия (левкемия)
Общи свойства на левкоцитите
- Самостоятелна подвижност (образуване на псевдоподии)
- Хемотаксис (приближаване до фокус с променен химичен състав)
- Фагоцитоза (абсорбция на чужди вещества)
- Диапедеза - способността за проникване през съдовата стена
Левкоцитна формула
- Гранулоцити
А. Неутрофили 47-72% (сегментирани (45-65%), прободени (1-4%), млади (0-1%))
B. Еозинофили (1-5%)
Б. Базофили (0-1%)
- Агранулоцити (без гранулозност)
А. Лимфоцити (20-40%)
Б. Моноцити (3-11%)
Процентът на различните форми на левкоцитите - левкоцитна формула. Кръвна цитонамазка. Оцветяване според Романовски. От 100 левкоцита колко ще бъдат отчетени от тези разновидности. В левкоцитната формула има изместване наляво (увеличаване на младите форми на левкоцитите) и надясно (изчезването на младите форми и преобладаването на сегментираните форми).Изместването надясно характеризира инхибирането на функция на червения костен мозък, когато не се образуват нови клетки, а има само зрели форми. Вече не е благоприятно. Характеристики на функциите на отделните форми. Всички гранулоцити имат висока лабилност на клетъчната мембрана, адхезивни свойства, хемотаксис, фагоцитоза и свободно движение.
Неутрофилни гранулоцитисе образуват в червения костен мозък и живеят в кръвта 5-10 часа. Неутрофилите съдържат лизозамал, пероксидаза, хидролитична, Nad-оксидаза. Тези клетки са нашите неспецифични защитници срещу бактерии, вируси, чужди частици. Техният брой при инфекция възраст. Към мястото на инфекцията се пристъпва с хемотаксис. Те са способни да улавят бактерии чрез фагоцитоза. Фагоцитозата е открита от Мечников. Абсонини, вещества, които усилват фагоцитозата. Имунни комплекси, С-реактивен протеин, агрегирани протеини, фибронектини. Тези вещества покриват чуждите агенти и ги правят "вкусни" за белите кръвни клетки. При контакт с чужд предмет - изпъкналост. След това има отделяне на този балон. След това вътре се слива с лизозоми. Освен това, под въздействието на ензими (пероксидаза, адоксидаза), настъпва неутрализация. Ензимите разграждат чужд агент, но самите неутрофили умират.
Еозинофили.Те фагоцитират хистамина и го унищожават с ензима хистаминаза. Съдържат протеин, който разрушава хепарина. Тези клетки са необходими за неутрализиране на токсините, улавяне на имунни комплекси. Еозинофилите разрушават хистамина при алергични реакции.
базофили -съдържат хепарин (антикоагулантен ефект) и хистамин (разширява кръвоносните съдове). Мастоцитите, които съдържат на повърхността си рецептори за имуноглобулини Е. Активните вещества са производни на арахидоновата киселина - тромбоцитни активиращи фактори, тромбоксани, левкотриени, простагландини. Броят на базофилите се увеличава в крайния стадий на възпалителната реакция (в същото време базофилите разширяват кръвоносните съдове, а хепаринът улеснява резорбцията на възпалителния фокус).
Агранулоцити. Лимфоцитите се делят на -
- 0-лимфоцити (10-20%)
- Т-лимфоцити (40-70%). Пълно развитие в тимуса. Произвежда се в червения костен мозък
- В-лимфоцити (20%). Мястото на образуване е червеният костен мозък. Крайният стадий на тази група лимфоцити се среща в лимфоепителните клетки по дължината на тънките черва. При птиците те завършват развитието си в специална димна бурса в стомаха.
В кръвта има и нашите естествени защитници – лимфоцитите. Лимфоцитите са централни за имунните реакции на организма, които се осъществяват от имунната система.
Дели се на специфичен и неспецифичен имунитет. Имаме неспецифична имунна система от раждането. Всеки отдел включва клетъчен и хуморален имунитет. Неспецифична имунна система. Това е процес на развитие на имунен отговор, включващ моноцити и макрофаги и клетки убийци (срещу вируси). Макрофагите са много важна част от имунния отговор. Те показват протеини на чужди антигени. Макрофагите улавят фрагментни антигени. И ги свързвам с протеина MHC. Този комплекс - антиген + МНС протеин осигурява антигенно представяне, което предизвиква специфичен имунитет.
хуморален имунитетнеспецифичната система включва цитокини (вещества, образувани от моноцити и макрофаги), системата на комплемента (ензимна каскада от 20 плазмени протеини, които разрушават или пробиват стените на бактериите или комплексите антиген-антитяло) и лизозим, който ензимно разрушава клетъчните стени на бактерии. Лизозимът се намира и в слюнката (поради това слюнката има бактерицидни свойства)
специфична имунна система
- Клетъчният имунитет включва Т-лимфоцити-
А. Т-хелперите възбуждат имунната система
Б. Т-супресорите потискат имунната система
Б. Т-килърите унищожават чужди клетки
хуморален имунитетсе състои от антитела, образувани от плазмени клетки, получени от В-лимфоцити.
Върху В-лимфоцитите има специфични рецептори и В-лимфоцитите прикрепят антиген и когато антигенът е прикрепен, той започва да произвежда първичен имуноглобулин тип М. Появата на този имуноглобулин позволява образуването на МНС комплекс от протеин и комплекса на антиген с този протеин е тласъкът за последващото образуване на антитела, което се случва от плазмените клетки. Лимфоцитите мигрират към лимфните възли и тогава се образуват антитела. Ако това е първично проникване, тогава реакцията продължава 10-12 дни, но ако се въведе отново, тогава клетките на паметта започват да се бият в тялото. Сред левкоцитите има клетки на паметта, които могат да живеят в тялото ни с години и да чакат да се появи същия антиген и болестта да спре по-бързо 2-3 дни
Имуноглобулините се делят на 5 класа IgG (85%) - защита срещу микроорганизми и техните токсини, IgM (първичен глобулин за прикрепване на антигена), IgA (съдържа се в секретите на слъзната течност, слюнката, стомашно-чревния тракт, ни предпазва от вируси), IgD (образува се в базофилите и мастните клетки при алергични реакции. Този имуноглобулин участва в автоимунни процеси. В щитовидната жлеза например), IgE (участва в неутрализирането на токсините и също принадлежи към аксонини, т.е. стимулира процесите на фагоцитоза). Моноцитите са най-големите бели кръвни клетки. Тези клетки могат да се превърнат в макрофаги. Имат добре изразена фагоцитоза. Те могат да фагоцитират не само бактерии и вируси, но и продукти от разпадане на тъканите, т.к запазват фагоцитозата в кисела среда, когато неутрофилите губят способността си да фагоцитират. Тези клетки са способни да представят антигени на лимфоцитите за специфични имунни отговори.
Хематопоеза.
Постоянната загуба на кръвни клетки изисква тяхното попълване. Образува се от недиференцирани стволови клетки в червения костен мозък. От което произлизат така наречените колониостимулиращи (CFU), които са предшественици на всички хематопоетични линии. От тях могат да възникнат както би, така и унипотентни клетки. От тях се получава диференциация и образуване на различни форми на еритроцити и левкоцити.
1. Проеритробласт
2. Еритробласт -
Базофилен
Многоцветен
Ортохроматичен (губи ядро и се превръща в ретикулоцит)
3. Ретикулоцит (съдържа РНК и рибозомни остатъци, образуването на хемоглобин продължава) 25-65 * 10 * 9 l за 1-2 дни се превръщат в зрели еритроцити.
4. Еритроцит - всяка минута се образуват 2,5 милиона зрели червени кръвни клетки.
Фактори, ускоряващи еритропоезата
- Еритропоетини (образуват се в бъбреците, 10% в черния дроб). Те ускоряват процесите на митоза, стимулират прехода на ретикулоцитите в зрели форми.
- Хормони - соматотропни, ACTH, андрогенни, хормони на надбъбречната кора, инхибиращи еритропоезата - естрогени
- Витамини - В6, В12 (външен хемопоетичен фактор, но усвояването става, ако се комбинира с вътрешния фактор на Касъл, който се образува в стомаха), фолиева киселина.
Имате нужда и от желязо. Образуването на левкоцити се стимулира от вещества, наречени левкопоетини, които ускоряват узряването на гранулоцитите и подпомагат освобождаването им от червения костен мозък. Тези вещества се образуват по време на разпадането на тъканите, в огнищата на възпалението, което подобрява узряването на левкоцитите. Има интерлевкини, които също стимулират образуването на левкоити. Хормонът на растежа и надбъбречните хормони причиняват левкоцитоза (увеличаване на броя на хормоните). Тимозинът е от съществено значение за узряването на Т-лимфоцитите. В организма има 2 резерва от левкоцити - съдов - натрупване по стените на кръвоносните съдове и костномозъчен резерв при патологични състояния левкоцитите се отделят от костния мозък (30-50 пъти повече).
Дихателна функция на кръвта.
Пренос на кислород и въглероден диоксид.При нисшите животни този процес може да се извърши чрез проста дифузия; при многоклетъчните животни има нужда от специални химически вещества, които пренасят газ и дихателни пигменти, осигуряват обратима връзка с кислорода при високи парциални налягания и откат при ниски. Характеристика на всички дихателни ензими е наличието на протеинова и пигментна част, която включва метален атом. Той е поглъщач на кислород.
Респираторни пигменти
- Хемоглобини - Fe+2
- Хлорокруорини - Fe+2
- Хемеритрини - Fe+2
Fe + 2 - придава червен цвят на тези пигменти
- хемоцианин Cu+2 - син цвят.
Според свойствата си да свързва кислород, хемоглобинът е най-добър. Има най-висок кислороден капацитет. При мъжете нормата е 130-180 g / l, при жените 115 - 165 g / l
Всяка молекула на хемоглобина се състои от пигментна и протеинова част. Има 4 субединици - 2 алфа и 2 бета протеинови вериги. Всяка верига съдържа пигментна група. Алфа има 141 киселинни остатъка, бета - 146. Тези 4 субединици образуват кватернерната структура на хемоглобина. Представена е протезната част - 4 пиролови пръстена, които са свързани помежду си с метилови мостове - С-Н. В центъра на структурата е железен (2+) атом. Координационното число на желязото е 6. Има възможност за 6 връзки. 4 - с азотни атоми, 1 - за свързване със съответната глобинова верига и един за присъединяване на кислород или други вещества. В молекулата 96% е глобин. Хемът заема 4%, а желязото в хемоглобина 0,335%
Хемоглобинът може да има различни форми- А - 95-98% - възрастен, хемоглобин F - фетален в плода (0,1-2%). Миоглобинът е в мускулите. Анормални хемоглобини C, E, I, J, S. В тях се променят аминокиселинните остатъци. В хемоглобин S глутаминът на 6-та позиция се променя във валин. Развива се сърповидноклетъчна анемия. Количеството хемоглобин, което се съдържа в възрастен за 100% - 167 g / l. Увеличава се при новородени поради повишеното съдържание на червени кръвни клетки, при жителите на планинските райони. Сутрин има повече хемоглобин, отколкото вечер, той намалява 2-3 часа след хранене и в случай на патология (развива се анемия). Клиниката определя съдържанието на хемоглобин с помощта на колориметричен метод
Стойка с 3 епруветки. Средната е експериментална епруветка и 2 стандартни епруветки, съдържащи разтвор на хематин на солна киселина. В експериментална епруветка определяме съдържанието на хемоглобин в кръвта, за това 200 mm3 се вземат в експериментална епруветка. В него се въвеждат 20 mm3 кръв. Хемоглобинът преминава в разтвор. След 5 секунди се образува хематин хидрохлорид. Добавете дестилирана вода към епруветката, докато цветът съвпадне със стандартните разтвори. На скалата ще определим количеството хемоглобин в изследваното лице.
Цветов индекс (CPU) - 0.7-1.1
CPU = Hb g/l използване/ Hb g/l N, разделено на Er/l използване / Er/l норма
Лимфогрануломатоза ( Лимфом на Ходжкин)
- това е тумор заболяване на кръвоносната система, при които туморните клетки се образуват от зрели клетки на лимфоидна тъкан ( вероятно от В-лимфоцити). Началото на заболяването се характеризира със специфична лезия на една група лимфни възли с постепенно разпространение на туморния процес в други органи ( далак, черен дроб и така нататък). В засегнатите лимфни възли се определят туморни клетки на Ходжкин и Рийд-Березовски-Щернберг, което е отличителна черта на това заболяване.
Протичането на заболяването е относително бавно, но без подходящо лечение се развива недостатъчност на много вътрешни органи, което води до смърт.
В структурата на всички човешки туморни заболявания лимфомът на Ходжкин заема около 1%. Честотата на това заболяване е 2-5 случая на 1 милион население годишно. Болестта може да засегне хора от всички възрасти, но има два пика на заболеваемостта – първият – на възраст от 20 до 30 години ( каква е характеристиката на лимфогрануломатозата), а вторият - на възраст над 50 години ( характерни за повечето тумори). Мъжете боледуват 1,5 - 2 пъти по-често от жените.
Интересни факти
- За първи път клиничната картина на заболяването е описана през 1832 г. от Томас Ходжкин, на когото е кръстена.
- Увеличаване на субмандибуларните лимфни възли се наблюдава при 80% от абсолютните здрави хора. Продължителното увеличение на други групи лимфни възли може да е признак на лимфогрануломатоза.
- При правилен подходлимфогрануломатозата може да бъде напълно излекувана ( ремисия може да се наблюдава в продължение на десетилетия).
- Японците и афроамериканците се разболяват от болестта на Ходжкин по-рядко от европейците.
Какво представляват левкоцитите?
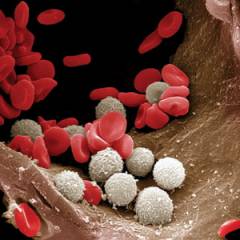 Левкоцити, или бели кръвни клетки, наречена група кръвни клетки, които осигуряват защитната функция на тялото - имунитет.
Левкоцити, или бели кръвни клетки, наречена група кръвни клетки, които осигуряват защитната функция на тялото - имунитет. Структура и функция на левкоцитите
Левкоцитите защитават тялото и от двата външни фактора ( бактерии, вируси, токсини), и от вътрешни повреди ( осигуряват противотуморен имунитет). Те, както всички кръвни клетки, имат клетъчна мембрана, която съдържа цитоплазмата ( вътрешната среда на живата клетка), различни органели ( структурни компоненти) и биологично активни вещества. Отличителна черталевкоцитите е наличието на ядро в тях, както и липсата на собствен цвят ( възможно е да се видят левкоцитите под микроскоп само чрез прилагане на специални багрила).В зависимост от структурата и изпълняваната функция има:
- базофили;
Големи бели кръвни клетки, участващи в развитието на алергични и възпалителни реакции. Те съдържат голям брой биологично активни вещества ( серотонин, хистамин и др), които се освобождават в околните тъкани, когато клетките се разрушат. Това води до локална вазодилатация ( и някои други реакции), което улеснява достъпа на други левкоцити до фокуса на възпалението.
Неутрофили
Те съставляват от 45 до 70% от всички кръвни левкоцити. Неутрофилите са в състояние да абсорбират чужди материали с малък размер ( фрагменти от бактерии, гъбички). Абсорбираните частици се унищожават поради наличието в цитоплазмата на неутрофилите на специални вещества, които имат антибактериален ефект ( този процес се нарича фагоцитоза). След абсорбирането и унищожаването на чужди частици, неутрофилът обикновено умира, освобождавайки голямо количество биологично активни вещества в околните тъкани, които също имат антибактериална активност и подпомагат възпалителния процес.
Обикновено абсолютното мнозинство от неутрофилите в периферната кръв е представено от зрели клетки, които имат сегментирано ядро ( сегментирани форми). В по-малък брой се срещат млади неутрофили, които имат удължено ядро, състоящо се от един сегмент ( прободни форми). Това разделяне е важно при диагностицирането на различни инфекциозни процеси, при които има значително увеличение на абсолютното и процентното съдържание на младите форми на неутрофилите.
Моноцити
Най-големите клетки в периферната кръв. Те се образуват в костния мозък основният хемопоетичен орган на човека) и циркулират в кръвта в продължение на 2 до 3 дни, след което преминават в тъканите на тялото, където се превръщат в други клетки, наречени макрофаги. Основната им функция е да абсорбират и унищожават чужди тела ( бактерии, гъбички, туморни клетки), както и техните собствени левкоцити, загинали във фокуса на възпалението. Ако увреждащият агент не може да бъде унищожен, макрофагите се натрупват около него в големи количества, образувайки така наречената клетъчна стена, която предотвратява разпространението на патологичния процес в тялото.
Лимфоцити
Делът на лимфоцитите възлиза на 25-40% от всички левкоцити в тялото, но само 2-5% от тях са в периферната кръв, а останалите - в тъканите на различни органи. Това са основните клетки на имунната система, които регулират активността на всички останали левкоцити, а също така са в състояние сами да изпълняват защитна функция.
В зависимост от функцията има:
- В-лимфоцити.При контакт с чужд агент тези клетки започват да произвеждат специални антитела, което води до неговото унищожаване. Някои от В-лимфоцитите се превръщат в т. нар. клетки на паметта, които дълго време (в продължение на години) съхранява информация за чуждо вещество и когато то отново попадне в тялото, води до бърз и силен имунен отговор.
- Т-лимфоцити.Тези клетки са пряко включени в разпознаването и унищожаването на чужди и собствени туморни клетки ( Т-убийци). В допълнение, те регулират активността на други клетки на имунната система, повишавайки ( Т-помощници) или отслабване ( Т-супресори) имунни отговори.
- NK клетки ( естествени убийци). Основната им функция е унищожаването на туморни клетки от собственото им тяло, както и клетки, заразени с вируси.
Увеличаването на концентрацията на тези вещества води до факта, че още повече левкоцити започват да текат от кръвта към лезията ( този процес се нарича хемотаксис). Те се включват и в процеса на неутрализиране на увреждащия агент, като тяхното унищожаване води до освобождаване на още повече биологично активни вещества. Резултатът от това може да бъде пълното унищожаване на агресивния фактор или неговата изолация, което ще предотврати по-нататъшното разпространение в тялото.
Къде се образуват левкоцитите?
Първите кръвни клетки започват да се появяват в ембриона в края на третата седмица от вътрематочното развитие. Те се образуват от специална ембрионална тъкан - мезенхим. В бъдеще, на определени етапи на развитие, различни органи изпълняват хемопоетична функция.Хематопоетичните органи са:
- Черен дроб.Хемопоезата в този орган започва от 8-9 седмици от развитието на плода. Всички кръвни клетки в плода се произвеждат в черния дроб. След раждането на детето хемопоетичната функция на черния дроб се инхибира, но в него остават „спящи“ огнища на хемопоеза, които могат да се активират отново при определени заболявания.
- далак.Започвайки от 11-12-та седмица на вътрематочно развитие, хематопоетичните клетки мигрират от черния дроб към далака, в резултат на което в него започват да се образуват всички видове кръвни клетки. След раждането на дете този процес е частично потиснат и далакът се превръща в орган на имунната система, в който се извършва диференциация ( окончателно узряване) лимфоцити.
- тимус ( тимус). Това е малък орган, разположен в горната част на гърдите. Образуването на тимуса настъпва в края на 4-та седмица от вътрематочното развитие и след 4-5 седмици в него мигрират хематопоетични клетки от черния дроб, които се диференцират в Т-лимфоцити. След пубертета има постепенно намаляване на размера и функцията на тимуса ( възрастова инволюция), а до 40-50-годишна възраст повече от половината от тимуса се заменя с мастна тъкан.
- Лимфните възли.В ранните етапи на ембрионалното развитие хемопоетичните клетки мигрират от черния дроб към лимфните възли, които се диференцират в Т-лимфоцити и В-лимфоцити. Единични лимфоцити в лимфните възли могат да бъдат определени още на 8-та седмица от вътрематочното развитие на плода, но масовият им растеж настъпва до 16-та седмица. След раждането на човек лимфните възли също изпълняват защитна функция, като са едни от първите защитни бариериорганизъм. Когато различни бактерии, вируси или туморни клетки навлязат в лимфните възли, те започват повишено образуване на лимфоцити, насочени към неутрализиране на заплахата и предотвратяване на по-нататъшното й разпространение в тялото.
- Червен костен мозък.Костният мозък е специално вещество, което се намира в кухините на костите ( таза, гръдната кост, ребрата и други). Да се четвърти месецвътрематочно развитие, в него започват да се появяват огнища на хематопоеза, а след раждането на дете това е основното място за образуване на кръвни клетки.
Как се образуват левкоцитите?
Образуването на левкоцитите, подобно на други кръвни клетки, започва в ембрионалния период. Техните най-ранни предшественици са така наречените хематопоетични стволови клетки. Те се появяват в периода на вътрематочно развитие на плода и циркулират в човешкото тяло до края на живота му.Стволовата клетка е доста голяма. Цитоплазмата му съдържа ядро, съдържащо ДНК молекули ( Дезоксирибонуклеинова киселина). ДНК се състои от много субединици - нуклеозиди, които могат да се комбинират помежду си в различни комбинации. Редът и последователността на взаимодействие на нуклеозидите в молекулите на ДНК определя как ще се развива клетката, каква структура ще има и какви функции ще изпълнява.
В допълнение към ядрото, стволовата клетка има редица други структури ( органели), които осигуряват поддържане на жизнените процеси и метаболизма. Наличието на всички тези компоненти позволява на стволовата клетка, ако е необходимо, да се трансформира ( диференцират) към всяка кръвна клетка. Процесът на диференциация протича в няколко последователни етапа, на всеки от които се наблюдават определени промени в клетките. Придобивайки специфични функции, те могат да променят структурата и формата си, да намаляват размера си, да губят ядрото си и някои органели.
Стволовите клетки се образуват:
- прекурсорни клетки на миелопоезата;
- прогениторни клетки на лимфопоезата.
Тези клетки имат по-ограничена способност да се диференцират. Техният растеж и развитие се извършва в костния мозък и резултатът е освобождаването на предимно зрели клетъчни елементи в кръвния поток.
От прекурсорните клетки на миелопоезата се образуват:
- еритроцити -най-многобройните клетъчни елементи на кръвта, които пренасят кислород в тялото.
- Тромбоцити -малки тромбоцити, които участват в спирането на кървенето, когато кръвоносните съдове са увредени.
- Някои видове левкоцитибазофили, еозинофили, неутрофили и моноцити.
От тези клетки в костния мозък се образуват незрели Т-лимфоцити и В-лимфоцити, които се пренасят с кръвния поток в тимуса, далака и лимфните възли, където завършват процесите на тяхната диференциация.
Какво е лимфогрануломатоза?
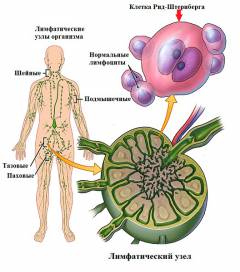 В човешкото тяло постоянно възникват много мутации, които се основават на неправилното взаимодействие на нуклеозидите в ДНК молекулите. Така всяка минута се образуват хиляди потенциални туморни клетки. При нормални условия, когато се появят такива мутации, се задейства генетично програмиран механизъм на самоунищожение на клетката, което предотвратява нейния растеж и по-нататъшно възпроизвеждане. Второто ниво на защита е имунитетът на организма. Туморните клетки бързо се откриват и унищожават от клетките на имунната система, в резултат на което туморът не се развива.
В човешкото тяло постоянно възникват много мутации, които се основават на неправилното взаимодействие на нуклеозидите в ДНК молекулите. Така всяка минута се образуват хиляди потенциални туморни клетки. При нормални условия, когато се появят такива мутации, се задейства генетично програмиран механизъм на самоунищожение на клетката, което предотвратява нейния растеж и по-нататъшно възпроизвеждане. Второто ниво на защита е имунитетът на организма. Туморните клетки бързо се откриват и унищожават от клетките на имунната система, в резултат на което туморът не се развива. Ако дейността на описаните механизми е нарушена или в резултат на други неидентифицирани причини, мутантната клетка не се унищожава. Този процес е в основата на лимфогрануломатозата, при която се образува туморна клетка, вероятно от мутирал В-лимфоцит ( според някои изследователи туморът може да се образува от Т-лимфоцити). Тази клетка има способността за неконтролирано делене, което води до образуването на много от нейните копия ( клонинги).
Основните туморни клетки при лимфогрануломатоза са клетките на Рийд-Березовски-Щернберг и клетките на Ходжкин, кръстени на учените, участвали в изследването на това заболяване. Първоначално туморният процес започва с появата на тези клетки в един от лимфните възли на тялото. Това предизвиква активиране на редица защитни реакции - много левкоцити мигрират към лимфните възли ( лимфоцити, неутрофили, еозинофили и макрофаги), чиято цел е да предотврати разпространението на туморните клетки в тялото и тяхното унищожаване. Резултатът от описаните процеси е образуването на клетъчна стена около туморните клетки и образуването на плътни фиброзни ( цикатрициален) нишки, които растат в целия лимфен възел, образувайки така наречения гранулом. Поради развиващите се възпалителни реакции настъпва значително увеличение на размера на лимфния възел.
С напредването на заболяването туморните клонове могат да мигрират към други лимфни възли ( които се намират близо до почти всички тъкани и органи), както и в самите вътрешни органи, което ще доведе до развитие на описаните по-горе патологични реакции в тях. В крайна сметка, нормалната тъкан на лимфните възли ( или друг засегнат орган) се измества от нарастващи грануломи, което води до нарушаване на неговата структура и функции.
Причини за лимфогрануломатоза
Проведени са много проучвания, чиято цел е да се установи връзката между лимфогрануломатозата и експозицията на общи онкогени ( фактори, които повишават риска от развитие на всякакви туморни заболявания) - йонизиращо лъчение и различни химикали, но надеждни данни, потвърждаващи наличието на връзка между тях, не са получени.
Към днешна дата повечето изследователи са на мнение, че инфекциозните агенти, както и различни нарушения на имунната система на организма, играят важна роля в развитието на лимфогрануломатозата.
Фактори, които увеличават риска от развитие на лимфогрануломатоза са:
- вирусни заболявания;
- имунодефицитни състояния;
- генетично предразположение.
Вирусни заболявания
Вирусите са фрагменти от ДНК молекули, които проникват в клетките на тялото и се въвеждат в техния генетичен апарат, в резултат на което клетката започва да произвежда нови вирусни фрагменти. При разрушаването на засегнатата клетка новообразуваните вируси навлизат в междуклетъчното пространство и заразяват съседните клетки.Единственият фактор, чието влияние върху развитието на лимфома на Ходжкин е доказано, е вирусът на Epstein-Barr, който принадлежи към семейството на херпесвирусите и причинява инфекциозна мононуклеоза. Вирусът инфектира предимно В-лимфоцитите, което води до тяхното повишено делене и разрушаване. ДНК на вируса се намира в ядрата на туморните клетки на Рийд-Березовски-Щернберг при повече от половината пациенти с болест на Ходжкин, което потвърждава участието му в туморната дегенерация на лимфоцитите.
Имунодефицитни състояния
Научно доказано е, че хората със синдром на придобита имунна недостатъчност ( СПИН) са предразположени към поява на лимфогрануломатоза. На първо място, това се дължи на повишен риск от заразяване с различни инфекции, включително вируса на Epstein-Barr. В допълнение, човешкият имунодефицитен вирус (HIV) причиняващ СПИН) развива и инфектира Т-лимфоцитите, което води до намаляване на противотуморната защита на организма.Рискът от развитие на лимфом на Ходжкин също е леко повишен при хора, които приемат лекарства, които потискат имунната система ( при лечение на туморни заболявания или при трансплантация на органи).
генетично предразположение
Наличието на генетично предразположение към лимфогрануломатоза се доказва от по-честата поява на това заболяване при близнаци, ако единият от тях е болен. Досега обаче не е възможно да се установят специфични гени, чието наличие предразполага към появата на лимфом на Ходжкин, така че този въпрос остава открит за науката.Симптоми на лимфогрануломатоза
 Клиничните прояви на това заболяване са много разнообразни. Заболяването протича дълго време без никакви симптоми и често се диагностицира в по-късните етапи на развитие.
Клиничните прояви на това заболяване са много разнообразни. Заболяването протича дълго време без никакви симптоми и често се диагностицира в по-късните етапи на развитие. Проявите на болестта на Ходжкин са:
- подути лимфни възли;
- симптоми, причинени от увреждане на вътрешните органи;
- системни прояви на заболяването.
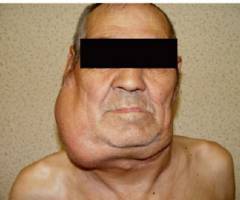
Увеличени лимфни възли ( лимфаденопатия)
Първата и постоянна проява на лимфогрануломатоза е увеличението на една или повече групи лимфни възли, което се случва на фона на пълно благополучие. Обикновено първо се засягат субмандибуларните и цервикалните лимфни възли ( наблюдавани в повече от половината от случаите), но е възможно първично увреждане на аксиларните, ингвиналните или всяка друга група лимфни възли. Те се увеличават ( може да нарасне до гигантски размери), стават плътно еластични, обикновено безболезнени, лесно се изместват под кожата ( не е запоен към околните тъкани).В бъдеще процесът се разпространява отгоре надолу, засягайки лимфните възли на гръдния кош, корема, тазовите органи и долните крайници. Поражението на периферните лимфни възли обикновено не е придружено от влошаване на благосъстоянието на пациента, докато техният размер не се увеличи толкова много, че започват да притискат съседните тъкани и органи, което ще доведе до появата на съответните симптоми.
Най-честите прояви на увеличаване на лимфните възли с лимфогрануломатоза могат да бъдат:
- кашлицаПоявява се при притискане на бронхите и възниква в резултат на дразнене на кашличните рецептори. Обикновено кашлицата е суха, болезнена, не се спира от конвенционалните антитусивни лекарства.
- диспнея.Усещането за липса на въздух може да възникне в резултат на компресия на самата белодробна тъкан или на трахеята и големите бронхи, което затруднява преминаването на въздуха в и извън белите дробове. В зависимост от тежестта на компресията на дихателните пътища, задухът може да се появи при физическо усилие с различна интензивност или дори в покой.
- Нарушение на преглъщането.Увеличените интраторакални лимфни възли могат да компресират лумена на хранопровода, предотвратявайки преминаването на храна през него. Първоначално е трудно да се преглъща твърда и груба храна и в крайна сметка ( със силно притискане на хранопровода) - и течна храна.
- оток.Венозната кръв от цялото тяло се събира в горната и долната празна вена ( съответно от горната и долната половина на тялото), които се вливат в сърцето. При притискане на празната вена се наблюдава повишаване на венозното налягане във всички органи, кръвта от които се влива в нея. В резултат на това част от течността напуска съдовото легло и импрегнира околните тъкани, образувайки оток. Притискането на горната празна вена може да се прояви чрез подуване на лицето, шията, ръцете. Компресията на долната празна вена се характеризира с подуване на краката и увеличаване на вътрешните органи ( черен дроб, далак) в резултат на нарушение на изтичането на кръв от тях.
- Лошо храносмилане.Притискането на определени части на червата води до по-дълго присъствие на храна в него, което може да се прояви чрез подуване на корема, запек, редуващи се с диария ( диария). В допълнение, при притискане на съдовете, които доставят кръв към чревните стени, може да се развие тяхната некроза ( тъканна смърт). Това ще доведе до остра чревна непроходимост, изискваща спешна хирургична намеса.
- Поражение нервна система. Доста рядко явление при лимфогрануломатоза. Основно се дължи на компресия на гръбначния мозък от увеличени лимфни възли, което може да доведе до нарушена чувствителност и двигателна активност в определени области на тялото ( по-често в краката, ръцете).
- Бъбречно увреждане.Също така доста рядък симптом на лимфома на Ходжкин, дължащ се на увеличаване на лимфните възли на лумбалната област и компресия на бъбречната тъкан. Ако единият бъбрек е засегнат, може да няма клинични прояви, тъй като вторият ще функционира нормално. При изразена двустранна пролиферация на лимфните възли могат да бъдат засегнати и двата органа, което ще доведе до развитие на бъбречна недостатъчност.
Симптоми, дължащи се на увреждане на вътрешните органи
Като всяко туморно заболяване, лимфомът на Ходжкин е склонен към метастази, т.е. към миграция на туморни клетки към всяка тъкан на тялото ( с развитието в тях на описаните по-горе патологични реакции и образуването на грануломи).Симптомите на увреждане на вътрешните органи могат да бъдат:
- Уголемяване на черния дроб ( хепатомегалия). Поражението на този орган се наблюдава при повече от половината пациенти. Развитието на патологични процеси в черния дроб води до увеличаване на неговия размер. Нарастващите грануломи постепенно изтласкват нормалните чернодробни клетки, което води до нарушаване на функциите на всички органи.
- Уголемяване на далака ( спленомегалия). Този симптом се среща при приблизително 30% от пациентите с лимфогрануломатоза и е типичен за по-късните стадии на заболяването. Увеличеният далак е твърд, безболезнен и обикновено не причинява дискомфорт на пациента.
- Нарушаване на хемопоезата в костния мозък.Когато костните кухини са колонизирани от туморни клетки, може да настъпи постепенно изместване на нормалната тъкан на червения костен мозък, което ще доведе до нарушаване на неговата хемопоетична функция. резултат този процесможе да бъде развитието на апластична анемия, която се характеризира с намаляване на броя на всички клетъчни елементи на кръвта.
- Увреждане на скелетната система.В допълнение към нарушаването на хемопоетичната функция на костния мозък, туморните метастази могат да доведат до увреждане на самата костна тъкан. В резултат на това се нарушава структурата и здравината на костите, което може да се прояви с болка в засегнатата област и патологични фрактури ( възникващи под действието на минимални натоварвания). Най-често се засягат телата на прешлените, гръдната кост, тазовите кости, по-рядко ребрата, дългите тръбести кости на ръцете и краката.
- Увреждане на белия дроб.Отбелязва се в 10-15% от случаите и най-често се дължи на кълняемостта на патологичния процес от увеличени лимфни възли. Като правило, в началото не е придружено от никакви симптоми. В по-късните стадии на заболяването, с масивно увреждане на белодробната тъкан, могат да се появят задух, кашлица и други прояви на дихателна недостатъчност.
- Сърбеж по кожата.Този симптом се дължи на увеличаване на броя на левкоцитите във всички лимфни възли и други органи. Когато тези клетки се разрушат, от тях се освобождават много биологично активни вещества, някои от които ( хистамин) водят до усещане за парене и болка в определен участък от кожата. В по-късните стадии на заболяването сърбежът може да се дължи и на повишаване на концентрацията на билирубин в кръвта ( възниква, когато има запушване на потока на жлъчката от черния дроб).
Въз основа на горните прояви ( и след внимателно изследване на пациента) разграничават 4 стадия на заболяването, които се определят от броя на засегнатите лимфни възли или други вътрешни органи. Определянето на стадия на лимфогрануломатозата е изключително важно за правилното предписване на лечението и прогнозирането на резултатите от него.
В зависимост от степента на разпространение на туморния процес има:
- I етап.Характеризира се с поражението на една група лимфни възли или един нелимфоиден орган ( черен дроб, бели дробове и др). На този етап клиничните прояви на заболяването почти винаги отсъстват, а увеличените лимфни възли могат да станат случайна находка по време на профилактичен преглед.
- II етап.Засегнати са няколко групи лимфни възли над или под диафрагмата ( дихателен мускул, който отделя гръдния кош от коремните органи), както и грануломи в нелимфоидни органи. Клиничните прояви на заболяването са по-чести, отколкото в първия стадий.
- III етап.Характеризира се с увеличаване на много групи лимфни възли от двете страни на диафрагмата, както и наличието на много грануломи в различни органи и тъкани. При по-голямата част от пациентите в стадий III са засегнати далакът, черният дроб и костният мозък.
- VI етап.Характеризира се с увреждане на един или повече вътрешни органи или тъкани с изразено нарушение на тяхната структура и функция. Увеличаването на лимфните възли на този етап се определя в половината от случаите.
Системни прояви на заболяването
Лимфогрануломатозата, както всички туморни заболявания, води до нарушаване на адаптивните реакции и общо изчерпване на тялото, което се характеризира с редица симптоми.Системните прояви на лимфогрануломатозата могат да бъдат:
- Повишаване на телесната температура.Това е една от най-специфичните прояви на заболяването. Обикновено има вълнообразно повишаване на температурата до 38 - 40ºС, което е придружено от мускулна болка, втрисане ( усещане за студ и треперене) и може да продължи до няколко часа. Понижаването на температурата настъпва доста бързо и винаги е придружено от обилно изпотяване. Обикновено пристъпите на треска се записват на всеки няколко дни, но с напредването на заболяването интервалът между тях се съкращава.
- Слабост и умора.Тези симптоми обикновено се появяват в III-IV стадий на заболяването. Появата им се дължи както пряко на растежа, така и на развитието на туморните клетки ( които консумират голяма част от хранителните вещества от резервите на тялото) и активиране ( последвано от изтощение) защитни системи на тялото, насочени към борба с тумора. Пациентите са летаргични, постоянно сънливи, не понасят никаква физическа активност, концентрацията на вниманието често е нарушена.
- Отслабване. Патологично е намаляване на теглото на човек с повече от 10% от първоначалното телесно тегло за 6 месеца. Това състояние е типично за терминалните стадии на лимфогрануломатозата, когато тялото е изтощено и много вътрешни органи се провалят. Първо, подкожната мазнина изчезва в ръцете и краката, след това в корема, лицето и гърба. В крайните стадии има намаление мускулна маса. Общата слабост се увеличава до пълна загуба на способност за самообслужване. Изчерпването на резервните системи на тялото и нарастващата функционална недостатъчност на вътрешните органи могат да доведат до смъртта на пациента.
- Чести инфекции.Поради нарушение на имунната система, както и общо изчерпване на защитните резерви, човешкото тяло е беззащитно срещу различни патогенни микроорганизми. околен свят. Това състояние се влошава от употребата на химиотерапия и лъчетерапия ( използвани при лечението на заболяване). При лимфогрануломатоза могат да се развият вирусни заболявания ( варицела, причинена от вируса на херпес зостер), гъбични ( кандидоза, криптококов менингит) и бактериални инфекции ( пневмония и други).
Диагностика на лимфогрануломатоза
 Диагнозата на лимфома на Ходжкин е доста сложен процес, който е свързан с неспецифичността на повечето симптоми на заболяването. Това е причината за късното диагностициране и забавеното започване на лечение, което не винаги е ефективно в последните стадии на заболяването.
Диагнозата на лимфома на Ходжкин е доста сложен процес, който е свързан с неспецифичността на повечето симптоми на заболяването. Това е причината за късното диагностициране и забавеното започване на лечение, което не винаги е ефективно в последните стадии на заболяването. Диагностика и лечение на лимфогрануломатоза се извършва в болница в отделението по хематология. В допълнение към задълбочено изследване на симптомите на заболяването, хематологът може да предпише редица допълнителни лабораторни и инструментални изследвания, за да потвърди или отхвърли диагнозата.
При диагностицирането на лимфогрануломатоза се използват:
- инструментални методи за изследване;
- пункция на костен мозък;
- хистологично изследване на лимфните възли;
- имунофенотипизиране на лимфоцити.
Общ кръвен анализ ( UAC)
Това изследване ви позволява бързо и точно да определите промените в състава на периферната кръв, които могат да бъдат причинени както от самия туморен процес, така и от неговите усложнения. Анализира се клетъчният състав на кръвта на пациента, формата и големината на всеки вид клетки, техните процент.Важно е да се отбележи, че при лимфогрануломатоза в периферната кръв няма специфични промени, които позволяват потвърждаване на диагнозата на това заболяване, поради което OAC се предписва главно за определяне на функционалното състояние на различни органи и системи на тялото.
Процедурата за вземане на кръв
Биоматериалът се взема сутрин, на празен стомах. Преди да дарите кръв за анализ, е необходимо да се въздържате от тежки физическа дейност, пушене и пиене на алкохол. Ако е възможно, трябва да се изключи интрамускулното приложение на каквото и да е лекарство.
За общ анализ може да се използва:
- капилярна кръв ( от пръст);
- деоксигенирана кръв.
- Медицинска сестра в стерилни ръкавици третира мястото на инжектиране два пъти с памучна топка, потопена в 70% алкохолен разтвор ( за предотвратяване на инфекция).
- Специална игла-скарификатор се използва за пробиване на кожата на страничната повърхност на върха на пръста ( където капилярната мрежа е по-развита).
- Първата капка кръв се отстранява със сух памучен тампон.
- В завършил стъклена тръбасе събира необходимото количество кръв ( тръбата не трябва да докосва повърхността на раната).
- След вземане на кръвна проба върху мястото на инжектиране се поставя чиста памучна топка, също навлажнена с алкохол ( за 2-3 минути).
- Пациентът сяда на стол и поставя ръката си на гърба си, така че лакътната става да е в най-изпънато положение.
- На 10-15 см над областта на лакътя се налага гумен турникет ( това допринася за напълването на вените с кръв и улеснява процедурата).
- Сестрата определя местоположението на вената, от която ще се вземе кръв.
- Мястото на инжектиране се третира два пъти с памучен тампон, напоен със 70% алкохолен разтвор.
- Спринцовка за еднократна употреба се използва за пробиване на кожата и вената сафена. Иглата трябва да е под ъгъл от около 30º спрямо повърхността на кожата, върхът й трябва да е насочен към рамото ( това въвеждане на иглата предотвратява образуването на кръвни съсиреци във вената след процедурата).
- След като иглата влезе във вената, медицинската сестра незабавно премахва турникета и бавно прибира буталото на спринцовката, изтегляйки няколко милилитра венозна кръв ( тъмно черешов цвят).
- След оградата необходимо количествокръв към кожата на мястото на инжектиране се притиска с памучен тампон, напоен със спирт, и иглата се отстранява.
- Пациентът е помолен да огъне ръката в лакътя ( помага за спиране на кървенето) и седнете в коридора за 10-15 минути, тъй като е възможно замайване след процедурата.
Няколко капки от получената кръв се прехвърлят върху предметно стъкло, оцветяват се със специални багрила и се изследват под микроскоп. Това ви позволява да определите формата и размера на клетките. Друга част от биоматериала се поставя в специален хематологичен анализатор ( тези устройства се предлагат в повечето модерни лаборатории), което автоматично определя количественото и качествен съставизследвана кръв.
Микроскопското изследване на кръвта при лимфогрануломатоза е неинформативно. В изключително редки случаи е възможно да се идентифицират туморни клетки в цитонамазка от периферна кръв.
Промени в общ анализкръв с лимфогрануломатоза
| Изследван индикатор | Какво прави | норма | Възможни промени при лимфогрануломатоза |
| Брой червени кръвни клетки
(RBC) | Намаляване на броя на червените кръвни клетки ( анемия) може да се наблюдава при III-IV стадии на заболяването в резултат на метастатични лезии на червения костен мозък. Друга причина за анемия може да бъде радиация и химиотерапия, използвани при лечението на болестта на Ходжкин. | мъже
(М
)
:
4,0 - 5,0 х 10 12 / l. | нормално или намалено. |
| Жени(И):
3,5 - 4,7 х 10 12 / л. |
|||
| Общото ниво на хемоглобина (HGB) | Хемоглобинът е специален протеиново-пигментен комплекс, който е част от червените кръвни клетки и осигурява транспорта на кислород в тялото. Намаляване на концентрацията на хемоглобина може да се наблюдава едновременно с намаляване на общия брой на червените кръвни клетки. | М: 130 - 170 g/l. | Нормално или намалено. |
| И: 120 - 150 g/l. | |||
| Брой на ретикулоцитите
( RET) | Ретикулоцитите са млади форми на червени кръвни клетки, които се образуват в костния мозък по време на процеса на хемопоеза. След като навлязат в кръвния поток, те окончателно узряват в рамките на 24 часа, превръщайки се в зрели червени кръвни клетки. Ако процесите на хемопоеза в костния мозък са нарушени, броят на тези клетки в кръвта може да намалее. | М: 0,24 - 1,7%. | Нормално или донякъде намалено. |
| И: 0,12 - 2,05%. | |||
| Броят на тромбоцитите (PLT) | Тромбоцитите, подобно на други кръвни клетки, се образуват в червения костен мозък, следователно в по-късните стадии на заболяването тяхната концентрация в кръвта също може да намалее. | 180 - 320 x 10 9 / l. | нормално или намалено. |
| Общ брой бели кръвни клетки (WBC) | Увеличаване на общия брой левкоцити може да се наблюдава още на II етап на заболяването. Въпреки това, този показател сам по себе си не е много информативен, следователно оценката е подробна левкоцитна формула, който показва процентното съдържание на отделните видове левкоцити. | 4,0 - 9,0 х 10 9 / l. | Повече от 4,0 x 10 9 / l. |
| Броят на базофилите (BA) | Базофилите мигрират към туморните клетки и отделят биологично активни вещества, като по този начин подпомагат възпалителния процес. | 0 - 1%. | Повече от 1%. |
| Броят на еозинофилите (EO) | Еозинофилите участват в унищожаването на раковите клетки, както и в процеса на почистване на тялото от различни токсини. При лимфогрануломатоза броят на еозинофилите се увеличава с напредването на заболяването, особено при наличие на системни прояви. | 0,5 - 5%. | Повече от 5%. |
| Броят на неутрофилите
(NEUT) | Туморният процес не води директно до неутрофилия ( увеличаване на броя на неутрофилите в кръвта). Концентрацията на тези клетки може да се увеличи в по-късните стадии на заболяването, когато защитните функции на тялото са нарушени и се присъединяват различни инфекции. | Сегментирани форми: | Увеличава се при III-IV стадии на заболяването. Често има увеличение на процента на прободните форми ( изместване на левкоцитната формула наляво). |
| Форми на бандата: | |||
| Брой моноцити (ПОН) | Моноцити ( се трансформират в тъканни макрофаги) участват пряко в образуването на грануломи, така че тяхната концентрация в кръвта ще зависи от тежестта и разпространението на туморния процес в тялото. | 3 - 11%. | Значително над нормата. |
| Броят на лимфоцитите
(LYM) | Лимфогрануломатозата се характеризира с намаляване общ бройлимфоцити в периферната кръв. Причините за това могат да бъдат:
| 19 - 37%. | Значително намален, особено при дълъг ход на заболяването. |
| Скорост на утаяване на еритроцитите (СУЕ) | Скоростта на утаяване на еритроцитите е времето, необходимо на кръвта, поставена в епруветка, за да се раздели на два слоя - горния ( плазма) и по-ниско ( клетъчни елементи). При нормални условия външните повърхности на червените кръвни клетки носят отрицателни заряди, в резултат на което се отблъскват. При лимфогрануломатоза се повишава концентрацията на определени вещества в кръвта - така наречените протеини на острата фаза на възпалението ( фибриноген, С-реактивен протеин, имуноглобулини и др), което ускорява процеса на слепване на еритроцитите и утаяването им на дъното на епруветката. | М: 3 - 10 мм/час. | Повече от 15 mm/час. |
| И: 5 - 15 mm/час. | Повече от 20 mm/час. |
Пълната кръвна картина също обикновено определя хематокрита ( показва съотношението на клетъчните елементи в общия обем на кръвта) и цветен индекс ( характеризиращ насищането на еритроцитите с хемоглобин). При лимфогрануломатоза тези показатели са неинформативни. Определението им се използва за диагностициране на съпътстващи заболявания и усложнения.
Химия на кръвта
Повечето заболявания водят до повишаване на концентрацията на определени вещества в кръвта ( протеини, ензими и др). Определянето на нивото им помага при диагностицирането на самата болест, както и при оценката на състоянието на вътрешните органи и системи.Най-информативните биохимични показатели за лимфогрануломатоза са:
- протеини на острата фаза на възпалението;
- чернодробни изследвания.
Първият признак на възпалителен процес в организма е появата на острофазови протеини в кръвта. Тези вещества се образуват в черния дроб, както и в моноцитите, неутрофилите и лимфоцитите. Те подобряват кръвообращението във фокуса на възпалението и допринасят за активирането на левкоцитите, като по този начин повишават защитните свойства на тялото. В допълнение, тези протеини неутрализират различни токсични вещества, образувани по време на разпадането на клетките, и предотвратяват увреждането на здравите тъкани.
Протеини в острата фаза, открити при лимфогрануломатоза
При лимфогрануломатоза се развива възпаление във всички лимфни възли и други органи, в които мигрират туморни клетки. В този случай концентрацията на протеини в острата фаза може да се увеличи десетки или дори стотици пъти, което показва тежестта на възпалителните процеси в организма и е неблагоприятен прогностичен знак.
Чернодробни изследвания
Този термин съчетава група тестове, които ви позволяват да оцените функционалните способности на черния дроб. В черния дроб се образуват повечето протеини, неутрализират се различни токсични вещества и протичат много други реакции, необходими за нормалното функциониране на тялото. Тежкото чернодробно увреждане е неблагоприятен прогностичен признак при лимфома на Ходжкин.
Чернодробни тестове за болест на Ходжкин
| Индекс | Какво прави | норма | Промени при лимфогрануломатоза |
| Общо ниво на билирубин | Билирубинът е пигмент жълт цвятобразува се от хемоглобин по време на разрушаването на червените кръвни клетки в далака. Първоначално се образува свободен или несвързан билирубин, който се пренася в черния дроб, където се свързва с глюкуроновата киселина – образува се свързана фракция на билирубина. В тази форма той влиза в състава на жлъчката, която чрез специални жлъчни пътища навлиза в червата. Повишаването на общото ниво на билирубин може да се дължи както на повишено разрушаване на еритроцитите, така и на патология на черния дроб или жлъчните пътища, така че е необходимо да се определи всяка от неговите фракции отделно. | 8,5 - 20,5 µmol/l. | Обикновено се увеличава в III-IV стадий на заболяването. |
| Несвързана фракция на билирубин | При лимфогрануломатоза повишаването на концентрацията на несвързаната фракция на билирубин в кръвта показва наличието на туморни метастази в черния дроб. В същото време в органа се развиват много грануломи, които изместват нормалната чернодробна тъкан, което води до намаляване на нейния свързващ капацитет. | 4,5 - 17,1 µmol/l. | Повече от 20 µmol/l. |
| Билирубин свързана фракция | Нивото на тази фракция се повишава при наличие на пречка за изтичане на жлъчката от черния дроб. В този случай билирубинът се свързва с глюкуроновата киселина, но е невъзможно да се отстрани от тялото, в резултат на което свързаният билирубин започва да навлиза в кръвния поток. | 0,86 - 5,1 µmol/l. | То може да бъде няколко пъти по-високо от нормалното. |
| Ниво на аланин аминотрансфераза(AlAT)и аспартат аминотрансфераза(КАТО В) | ALT и AST се намират в чернодробните клетки ( и някои други органи) и влизат в кръвта само когато бъдат унищожени. Развитието на възпалителни процеси и образуването на грануломи в черния дроб води до масивно разрушаване на клетките на органа, в резултат на което голямо количество от тези вещества се освобождава в кръвния поток. | М: до 41 U / l. | Тя може да надвишава нормата няколко десетки пъти, което е признак на остър възпалителен процес в черния дроб. |
| И: до 31 U / l. |
Инструментални методи на изследване
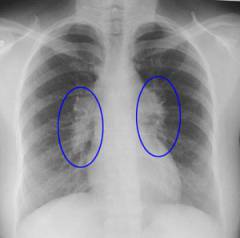 Съвременни технологиипозволяват визуализиране на увеличени лимфни възли, вътрешни органи и тъкани, оценка на степента на туморния процес, което играе важна роля при назначаването на лечение.
Съвременни технологиипозволяват визуализиране на увеличени лимфни възли, вътрешни органи и тъкани, оценка на степента на туморния процес, което играе важна роля при назначаването на лечение.
- обзорна радиография;
- ултразвукова процедура;
- ендоскопски изследвания.
Това е най-простият метод, който ви позволява да идентифицирате увеличени лимфни възли в гърдите и корема, както и увеличаване или компресия на вътрешните органи.
Същността на метода е следната - от едната страна на пациента се поставя рентгенова тръба, която е източник на рентгенови лъчи. Тези лъчи, преминавайки през човешкото тяло, се абсорбират частично от тъканите и органите, в резултат на което върху специален филм се образува сенчесто изображение на всички структури, през които са преминали.
Костната тъкан има максимална степен на абсорбция на радиация, а въздухът има минимална. Увеличените лимфни възли на рентгенова снимка се определят като огнища на затъмнение неправилна формаи различни размери. Те могат да компресират и изместват различни органи ( хранопровод, трахея, бели дробове и други), което може да се види на рентгеновата снимка.
компютърна томография ( CT)
Този метод се основава на рентгенови лъчи, както и модерен Компютърни технологии. Същността на компютърната томография е следната - пациентът ляга върху специална прибираща се маса на компютърен томограф и се поставя вътре в апарата. Рентгенова тръба и специален рентгенов приемник започват да се въртят около нея, в резултат на което се правят много изображения на изследваната област от различни ъгли.
След компютърна обработка на получената информация, лекарят получава подробни послойни изображения на изследваната област, на които ясно се различават размерите на всяка група лимфни възли, формата и размерите на вътрешните органи.
Ултразвукова процедура ( ултразвук)
Този методвъз основа на способността на телесните тъкани да отразяват частично звукови вълни. Същността на метода е следната - върху повърхността на тялото се прилага специален сензор на устройството, съдържащ специални кристалиспособен да преобразува електрически импулсив звукови вълни и, обратно, преобразувайте звуковите вълни в електричество.
Първоначално това устройство излъчва част от звуковите вълни, които се разпространяват в изследваната област на тялото. Тъканите на тялото имат различна способност да отразяват звука, в резултат на което към сензора се връщат звукови вълни с различна честота и интензитет. Получената информация се обработва от компютър, а на монитора на апарата се появява изображение на органите и структурите, разположени в изследваната област.
При лимфогрануломатоза ултразвукът ви позволява да изследвате размера и формата на лимфните възли, да оцените техния състав и плътност. В допълнение, този метод позволява да се изследват вътрешните органи ( черен дроб, далак), определят наличието или отсъствието на метастази, техния брой.
Основното предимство на ултразвука е скоростта и безопасността на използване. Съвременните устройства са толкова компактни и лесни за използване, че изследването може да се извърши направо в кабинета на лекаря. Самата процедура отнема не повече от 10 - 20 минути, след което можете веднага да анализирате резултатите.
Ендоскопски методи
Тази група включва редица изследвания, чийто принцип е поддържането на ендоскоп ( дълга гъвкава тръба с видеокамера в края) в различни органи и кухини. Този метод ви позволява визуално да оцените степента на растеж на определени групи лимфни възли и тежестта на компресията на вътрешните органи.
При диагностицирането на лимфогрануломатоза се използва следното:
- Бронхоскопия -въвеждане на ендоскоп през устата и изследване на трахеята, големи и средни бронхи.
- Фиброгастродуоденоскопия ( FGDS) - въвеждане на дълъг ендоскоп през устата и преглед вътрешна повърхностхранопровода, стомаха и дванадесетопръстника.
- Колоноскопия -въвеждане на ендоскоп през ануса и изследване на стените на дебелото черво отвътре.
- Лапароскопия -въвеждане на ендоскоп чрез пробиви в предната коремна стена и изследване на вътрешните органи и лимфните възли на корема.
пункция на костен мозък стернална пункция)
Това изследване включва вземане на част от хемопоетична тъкан от костния мозък и изследването й под микроскоп. Целта на изследването е да се открият туморни клетки на Reed-Berezovsky-Sternberg в получения материал, както и да се оцени хемопоетичната функция на костния мозък.Материалът се взема при стерилни условия. Пункцията се извършва със специална игла, върху която има ограничител, който не позволява на иглата да се вкара твърде дълбоко и да увреди вътрешните органи. Мястото на предложената пункция ( обикновено горната трета на гръдната кост) с цел дезинфекция се третира двукратно със 70% спирт и йоден разтвор. След това кожата и периоста се пробиват на дълбочина 1 - 1,5 см. След като се увери, че иглата е в костната кухина, лекарят започва бавно да издърпва назад буталото на спринцовката, като взема 2 - 4 ml костен мозък.
След процедурата мястото на убождането се покрива със стерилна марля, напоена с йоден разтвор и се залепва с лейкопласт. Полученият материал се изпраща в лабораторията, където се изследва под микроскоп.
трябва да бъде отбелязано че това учениеинформативен само в 10% от случаите, когато туморът метастазира в костта, от която се взема субстанцията на костния мозък. В други случаи резултатът ще бъде отрицателен.
Хистологично изследване на лимфните възли
 То е най точен метод, което позволява да се потвърди диагнозата лимфогрануломатоза в почти 100% от случаите. Същността на метода е доживотно отстраняване на един или повече лимфни възли и тяхното микроскопско изследване.
То е най точен метод, което позволява да се потвърди диагнозата лимфогрануломатоза в почти 100% от случаите. Същността на метода е доживотно отстраняване на един или повече лимфни възли и тяхното микроскопско изследване. Биопсия на лимфни възли
Вземане на материал ( биопсия) се извършва в стерилна операционна зала, обикновено под местна или обща анестезия.
В зависимост от техниката на получаване на материала има:
- Иглена биопсия.Със специална куха игла се пробива конгломерат от лимфни възли, като в иглата влиза определен брой клетки.
- аспирационна биопсия.Тънка игла се вкарва в лимфния възел. В противоположния му край се създава вакуум ( със специално устройство или конвенционална спринцовка). Иглата започва постепенно да се изтегля, докато тъканта на лимфния възел преминава в спринцовката.
- инцизионна биопсия.Хирургично се отстраняват група лимфни възли.
- Биопсия по време на ендоскопия.
От получения материал се приготвят ултратънки срезове, които се оцветяват със специални багрила и се изследват под микроскоп. Доказателство за лимфогрануломатоза е откриването на големи многоядрени клетки на Рийд-Березовски-Щернберг и техните млади предшественици - клетки на Ходжкин, както и нарушение на структурата на лимфния възел и наличието на специфични грануломи в него, които са натрупване Голям бройлевкоцити около туморните клетки.
В зависимост от хистологичната структура на засегнатите лимфни възли се разграничават 4 варианта на лимфома на Ходжкин:
- Класически ( лимфохистиоцитен) опция -характеризиращ се с преобладаване на лимфоцити в лимфните възли.
- Нодуларна склероза -характеризиращ се с образуването на нишки от съединителна тъкан, проникващи в лимфния възел и нарушаващи неговата структура.
- Смесен клетъчен вариант -характеризиращ се с наличието на всички видове левкоцити, огнища на фиброза и некроза ( локална некроза на тъканта на лимфните възли).
- Лимфоидно изчерпване -характеризиращ се с пълно заместване на лимфните възли с фиброзна тъкан, наличието на голям брой туморни клетки, както и намаляване или пълно отсъствие на нормални лимфоцити.
Имунофенотипизиране на лимфоцити
Това е модерен високоточен метод за изследване, който ви позволява да идентифицирате и "разпознавате" различни видове лимфоцити в кръвта, в пунктата на костния мозък или лимфните възли.Всички телесни клетки имат на повърхността си набор от определени вещества, наречени антигени. За всеки тип клетки включително и за тумор) се характеризира със строго определен набор от антигени, чиято дефиниция позволява да се прецени наличието на тези клетки в тестовия материал.
Маркерите на лимфогрануломатозата са CD15 и CD30 антигени, които се появяват само на повърхността на туморните клетки. Откриването им се извършва по следния начин - към тестовия материал се добавя набор от специални антитела, които могат да взаимодействат само с туморни антигени. При наличие на туморни клетки ( и съответните антигени на тяхната повърхност) ще се образува силен комплекс антиген-антитяло.
Антителата са предварително маркирани със специално вещество, което позволява впоследствие да се разграничат белязаните клетки от небелязаните. На втория етап от изследването се използва методът на поточната цитометрия. Материалът за изследване се поставя в специален апарат, който изследва всяка клетка за наличие или отсъствие на определен етикет. Съвременните поточни цитометри могат да изследват хиляди клетки в секунда, което ви позволява да получите точни резултати за сравнително кратко време.
Лечение на лимфогрануломатоза
 Лечението на това заболяване трябва да се извършва от опитни хематолози в хематологичния отдел на болницата. Към днешна дата лимфомът на Ходжкин се счита за лечимо заболяване. С навременна диагноза и адекватно лечение може да се постигне пълна ремисия.
Лечението на това заболяване трябва да се извършва от опитни хематолози в хематологичния отдел на болницата. Към днешна дата лимфомът на Ходжкин се счита за лечимо заболяване. С навременна диагноза и адекватно лечение може да се постигне пълна ремисия. При лечението на болестта на Ходжкин се използва:
- радиотерапия;
- медицинско лечение ( химиотерапия);
- операция.
Лъчетерапия
Лъчевата терапия при лечението на лимфогрануломатоза се използва от 1902 г. Този метод не е загубил своята ефективност и до днес.Същността на лъчетерапията е локалният ефект на йонизиращото лъчение ( гама лъчи) върху фокуса на засегнатите лимфни възли или други тъкани, в които има туморни клетки и специфични грануломи. Радиационната радиация, преминавайки през живите клетки на тялото, причинява увреждане на нивото на генетичния апарат ( води до множество ДНК мутации, които са несъвместими с продължаващото съществуване и възпроизвеждане на клетката). Туморните клетки на Рийд-Березовски-Щернберг и клетките на Ходжкин са изключително чувствителни към този вид терапия, в резултат на което се отбелязва тяхната бърза смърт.
Много се знае различни опциилъчетерапия за лимфогрануломатоза, но днес най-разпространеният метод е радикалното облъчване на мантията, използвано в етапи I-II на заболяването. Същността му се състои в едновременното облъчване на субмандибуларните, всички шийни и аксиларни лимфни възли, увеличени лимфни възли на гръдния кош, както и съседни области и органи, в които могат да мигрират туморни клетки.
Целият цикъл на лечение е 4-5 седмици. Общата доза радиация е 36 Грея ( Грей - мерна единица за погълнатата доза йонизиращо лъчение). Обикновено се провеждат 20 сесии, при всяка от които пациентът получава доза от 180 сантиГрей ( cGy). При големи обеми на лимфните възли общата доза може да се увеличи до 44 Gy.
В стадий III и IV на лимфогрануломатозата, когато туморните клетки са разпространени в цялото тяло, използването само на лъчетерапия е неподходящо и неефективно. В този случай се извършва комбинация от лъчева и лекарствена терапия.
Медицинско лечение
Целта на химиотерапията при лимфогрануломатоза е да спре деленето и да унищожи всички туморни клетки в тялото. Този метод се прилага успешно при всяка форма на заболяването ( в комбинация с лъчетерапия).Към днешна дата няколко ефективни схемилекарствено лечение на лимфогрануломатоза, при което се използват различни комбинации от противоракови лекарства. Средно курсът на лечение продължава 14 - 30 дни, през които всеки лекарствен продуктпредписани в определено време и в определена доза.
Схеми на химиотерапия за лимфом на Ходжкин
| СхемаABVD (съкращение, съставено от първите букви на използваните лекарства) |
||
| Име на лекарството | Механизъм на терапевтично действие | Дозировка и приложение |
| Адриамицин | Антибактериално лекарство с противотуморен ефект. Механизмът на действие е свързване с туморна ДНК ( както и нормално) клетки и спиране на синтеза на нуклеинови киселини, което прави процеса на клетъчно делене невъзможен. В допълнение, това лекарство води до образуването на свободни кислородни радикали, които разрушават клетъчната мембрана и всички органели, което води до клетъчна смърт. | Интравенозно, на 1-ия и 15-ия ден от курса на лечение, в доза от 25 милиграма на 1 квадратен метърповърхността на човешкото тяло mg/m2). |
| Блеомицин | Антитуморният ефект на това лекарство се дължи на увреждащия му ефект на ниво генетичен апарат. Води до разрушаване на ДНК, което прави невъзможно по-нататъшното делене на туморните клетки. | Интравенозно, на 1-ия и 15-ия ден от курса, в доза от 10 mg / m 2. |
| Винбластин | Това лекарство причинява разрушаването на специален протеин тубулин, който е необходим за поддържане на формата на клетката и нейното нормално функциониране. При липса на тубулин нормалното делене на клетките е невъзможно. | Интравенозно, на 1 и 15 ден от курса, в доза 6 mg/m2. |
| Дакарбазин | Цитостатично лекарство, което блокира синтеза на нуклеинови киселини в клетъчното ядро, спирайки процесите на клетъчно делене. | Интравенозно, на 1-ия и 15-ия ден от курса, в доза от 375 mg / m 2. |
| СхемаBEACOPP | ||
| Блеомицин | Интравенозно, на 8-ия ден от курса, в доза от 10 mg / m 2. | |
| етопозид | Блокира процесите на клетъчно делене поради разрушаването на ДНК в ядрото на клетките. | Интравенозно, от 1 до 3 дни от курса, в доза от 200 mg / m 2. |
| Адрибластин (адриамицин) | Механизмът на действие е описан по-горе. | Интравенозно, на 1-ия ден от курса, в доза от 25 mg / m 2. |
| Циклофосфамид | Цитостатично лекарство, което действа предимно върху туморните клетки. Нарушава синтеза на нуклеинови киселини, блокира образуването на протеини и деленето на клетките. | Интравенозно, на 1-вия ден от курса, в доза от 650 mg / m 2. |
| Винкристин | Антитуморният ефект на това лекарство се дължи на:
| Интравенозно, на 8-ия ден от курса, в доза от 1,5 - 2 mg / m 2. |
| Прокарбазин | Това лекарство се натрупва главно в туморните клетки, окислява се и се превръща в токсични вещества - пероксидни радикали, които разрушават клетъчната мембрана и органелите. | Вътре, под формата на таблетки, от 1 до 7 дни от курса. Приемайте 1 път на ден, в доза от 100 mg / m 2. |
| Преднизолон | Хормонално лекарство, който потиска дейността на имунната система на организма, а освен това има и противовъзпалителен ефект. При лимфогрануломатоза се предписва за намаляване на възпалението в засегнатите органи, което води до елиминиране на системните прояви на заболяването. | Вътре, под формата на таблетки, от 1 до 14 дни от курса. Приемайте 1 път на ден в доза от 40 mg / m 2. |
В етапи I и II на лимфогрануломатоза, при липса на системни прояви на заболяването, обикновено се използват 2 курса на ABVD в комбинация с лъчетерапия. С широко разпространен туморен процес ( което съответства на III - IV стадий) 8 цикъла химиотерапия ( според един от плановете). Това обикновено води до значително намаляване на размера на лимфните възли, които след това се подлагат на лъчетерапия.
Правилното прилагане на горното лечение води до стабилна ремисия при повечето пациенти с лимфом на Ходжкин.
Признаци за ефективността на лечението са:
- намаляване и изчезване на системните прояви на заболяването;
- свиване на лимфните възли потвърдено клинично и с КТ);
- нормализиране на нарушените функции на дихателната, храносмилателната и други системи на тялото;
- липсата на туморни клетки в няколко последователни хистологични изследвания на засегнатите лимфни възли.
"Химиотерапията на спасението" при болестта на Ходжкин ( схема DHAP)
| Име на лекарството | Механизъм на терапевтично действие | Дозировка и приложение |
| Цисплатин | Противораково лекарство, което се интегрира в структурата на клетъчната ДНК и я променя, което води до продължително инхибиране на образуването на нуклеинови киселини и клетъчна смърт. | Интравенозно, капково, в рамките на 24 часа. Предписва се на първия ден от курса в доза от 100 mg / m 2. |
| Цитарабин | Лекарството е включено в структурата на нуклеиновите киселини, нарушавайки процеса на тяхното образуване. | Интравенозно, капково, в продължение на 3 часа. Предписва се два пъти на първия ден от курса, с интервал от 12 часа, в доза от 2 g / m 2 ( обща дневна доза - 4 g / m 2). |
| Дексаметазон | Механизмът на действие е същият като този на преднизолон ( описано по-горе). | Интравенозно, от 1 до 4 дни от курса, в доза от 40 mg / m 2. |
Дори и след дадено лечениеима голяма вероятност от рецидив и по-нататъшно прогресиране на заболяването с най-неблагоприятните последици. В тази връзка се препоръчва провеждането на радикална химиотерапия с възможно най-високи дози противоракови лекарства. Целта на това лечение е да унищожи туморните клетки, които са резистентни към конвенционалните дози лекарства.
предстоящо страничен ефектРадикалната химиотерапия е смъртта на всички хемопоетични клетки в тялото, така че задължителният краен етап на такова лечение е трансплантацията на донорски костен мозък.
хирургия
Хирургично лечение на лимфогрануломатоза се предписва в много редки случаи, когато химиотерапията и лъчетерапията са неефективни. Повечето от тези лечения са палиативни ( провежда се за подобряване на общото състояние на пациента, но не лекува основното заболяване).По хирургичен път могат да бъдат отстранени огромни конгломерати от лимфни възли, които притискат и нарушават функционирането на съседни органи. Увеличеният далак също може да бъде отстранен ( спленектомия) и други вътрешни органи, промените в които са станали необратими и представляват пряка заплаха за живота на пациента.
Прогноза за лимфогрануломатоза
 Лимфогрануломатозата е едно от туморните заболявания, които могат да бъдат напълно излекувани. Ако диагнозата се постави навреме и се предпише адекватно и навременно лечение, тогава прогнозата е благоприятна - повече от 80% от пациентите се възстановяват.
Лимфогрануломатозата е едно от туморните заболявания, които могат да бъдат напълно излекувани. Ако диагнозата се постави навреме и се предпише адекватно и навременно лечение, тогава прогнозата е благоприятна - повече от 80% от пациентите се възстановяват. Прогнозата за лимфогрануломатоза се дължи на:
- Етап на заболяването.При установяване на диагноза на етапи I-II и провеждане на комплексно лечение ( химиотерапия + лъчетерапия) пълна ремисия настъпва в повече от 90% от случаите. Ако лечението започне на етапи III-IV, прогнозата е по-малко благоприятна - ремисия може да се постигне при 80% от пациентите.
- Хистологичен вариант на заболяването.При лимфохистиоцитния вариант и при нодуларна склероза структурата на лимфните възли е нарушена, но е възможно пълното или частичното им възстановяване. При смесен клетъчен вариант и особено при лимфоидно изчерпване настъпват необратими промени в засегнатите лимфни възли и броят на нормалните лимфоцити в тялото намалява, което е неблагоприятен прогностичен знак.
- Увреждане на вътрешните органи и системи.При наличие на метастази във вътрешните органи може да има нарушение на тяхната структура и функция, което често е необратимо.
- Наличието на рецидиви.След радикална химиотерапия 10-30% от пациентите изпитват обостряне на заболяването в рамките на няколко месеца или години, което е неблагоприятен прогностичен признак.
- Ефективността на лечението.Приблизително в 2 - 5% от случаите има форми, които са устойчиви на всички видове терапия.
а) левкоцитите са способни да произвеждат специални вещества - левкини,които причиняват смъртта на микроорганизми;
б) образуват се някои левкоцити (базофили и еозинофили). антитоксини- вещества с детоксикиращи свойства;
в) левкоцитите са способни да произвеждат антитела, които могат
време за оставане в тялото, така че повторното заболяване на човек става невъзможно;
г) левкоцитите (базофили, еозинофили) са свързани с процесите на кръвосъсирване и фибринолиза.
2. Левкоцитите стимулират регенеративната(възстановителни) процеси в организма, ускоряват заздравяването на рани.
3. Левкоцитите (моноцитите) участват активно в процесите на разрушаванеумиращи клетки и тъкани на тялото поради фагоцитоза.
4. Левкоцитите изпълняват ензимна функция, т.к съдържа различни ензиминеобходими за осъществяването на процеса на вътреклетъчно храносмилане.
тромбоцити
Тромбоцити или тромбоцити- Това са плоски клетки с неправилна кръгла форма с диаметър 2-5 микрона. Човешките тромбоцити нямат ядра.
Норма на тромбоцитите:(180 - 320) X 10 9 / l.
тромбоцитоза -повишаване на съдържанието на тромбоцити в периферната кръв.
Тромбоцитопения -намаляване на тромбоцитите в периферните кръв.
Свойства на тромбоцитите
Тромбоцитите са способни на фагоцитоза и движение поради образуването на псевдоподия (псевдоподия).
Физиологичните свойства на тромбоцитите включват:
а) адхезия(залепване) - способността за прилепване към чужда повърхност, по-специално към повредена повърхност на стената на съда;
b ) агрегиране(clumping) - способността да се слепват.
3. Тромбоцитите се разрушават много лесно.
4. Тромбоцитите са в състояние да абсорбират и освобождават някои биологично активни вещества: серотонин, адреналин, норепинефрин.
Всички тези характеристики на тромбоцитите определят тяхното участие в спирането на кървенето.
Функции на тромбоцитите
Вземете активно участие в процеса съсирване на кръвтаи фибринолиза(разтваряне на кръвния съсирек).
В плочите са открити биологично активни съединения, поради които те участват в спирането на кървенето (хемостазата).
Изпълнение защитна функцияпоради аглутинация на бактерии и фагоцитоза.
Способен тренирамнякои ензими,необходими не само за нормалното функциониране на плочите, но и за процеса на спиране на кървенето.
промяна пропускливост на капилярната стена.
Хемопоеза и нейната регулация
Хематопоеза (хематопоеза) -сложен процес на образуване, развитие и узряване на кръвни клетки. Хемопоезата се осъществява в специални органи на хематопоезата.
Има два периода на хематопоеза:
Ембрионален- хематопоезата възниква по време на развитието на плода
след раждане -хематопоезата се появява след раждането на дете.
Според съвременните концепции единствената родителска клетка на хематопоезата е прогениторната клетка (стволова клетка),от които чрез серия от междинни етапи се образуват еритроцити, левкоцити, лимфоцити, тромбоцити.
Червените кръвни клетки се образуват интраваскуларно (вътре в съда) в синусите на червенокостен мозък.
Процесът на образуване на червени кръвни клетки се нарича еритропоеза.
По броя се съди за интензивността на еритропоезата ретикулоцити- прекурсори на еритроцитите. Обикновено техният брой е 1-2%.
Зрелите еритроцити циркулират в кръвта за 100-120 дни.
Унищожаването на червените кръвни клетки се извършва в черния дроб, далака, червения костен мозък чрез клетки на мононуклеарната фагоцитна система.
Левкоцитите се образуват в червения костен мозък екстраваскуларно (извън съда) от една стволова клетка.В същото време гранулоцитите и моноцитите узряват в червения костен мозък и лимфоцитите в тимусната жлеза, лимфните възли, сливиците, аденоидите, лимфните образувания на стомашно-чревния тракт и далака. Зрелите левкоцити влизат в системното кръвообращение поради активността на техните ензими и амебоидната подвижност.
Процесът на образуване на левкоцити се нарича левкопоеза.
Продължителността на живота на левкоцитите е до 15 - 20 дни (някои живеят часове, дни, седмици, други - през целия живот на човека).
Левкоцитите се разрушават в лигавицата на храносмилателния тракт, както и в ретикуларната тъкан.
Тромбоцитите се образуват в червения костен мозък от гигантски клетки на мегакариоцити. Развиват се извън съда.Проникването на тромбоцитите в съдовото легло се осигурява от амебоидната подвижност и активността на техните протеолитични ензими.
Процесът на образуване на тромбоцити се нарича тромбопоеза.
Продължителността на живота на тромбоцитите е от 5 до 11 дни.
Тромбоцитите в далака и белите дробове се разрушават.
Образуването на кръвни клетки се извършва под контрола на хуморалните и нервните механизми на регулиране.
Хуморалните компоненти на регулацията на хематопоезата от своя страна могат да бъдат разделени на две групи: екзогенни и ендогенни фактори.
Да се екзогенни факторивключват биологично активни вещества - витамини от група В, витамин С, фолиева киселина, както и микроелементи: желязо, кобалт, мед, манган. Тези вещества, влияещи върху ензимните процеси в хемопоетичните органи, допринасят за узряването и диференциацията на формираните елементи, синтеза на техните структурни (съставни) части.
Да се ендогенни факторирегулиране на хемопоезата включват: фактор на Касъл, хемопоетини, еритропоетини, тромбопоетини, левкопоетини, някои хормони на ендокринните жлези. Факторът на замъкасложна връзка, в която се разграничават т. нар. външни и вътрешни фактори. Външен фактор - витамин B 12; вътрешно - вещество с протеинова природа (гастромукопротеин), което се произвежда от клетките на фундуса на стомаха. Вътрешният фактор предпазва витамин В12 от разрушаване от стомашния сок и подпомага усвояването му от червата. Факторът на Касъл стимулира еритропоезата. Еритропоетини- продуктите от разпадането на образуваните елементи (левкоцити, тромбоцити, еритроцити) имат изразен стимулиращ ефект върху образуването на кръвни клетки.
Левкопоеза - процесът на образуване на левкоцити, последователност от клетъчни трансформации, които се случват в органите на хемопоезата, обикновено се случва в хемопоетичната тъкан на костния мозък. Има миелопоеза - узряване на гранулоцити и моноцити, и лимфопоеза - процес на образуване на лимфоцити.
левкопоезата започва в костния мозък със стволова клетка (клас I), която е способна на неограничено самоподдържане и може да доведе до процеса на узряване на всяка периферна кръвна клетка (плурипотентна клетка). Под въздействието на хемопоетични растежни фактори (колониестимулиращи фактори, интерлевкин-3, -6, -7, гранулоцитно-макрофагов колониостимулиращ фактор), деленето на стволови клетки може да доведе до образуването на частично определени прогениторни клетки на миелопоезата (CFU- HEMM) или лимфопоеза (клас II). Клетките от клас II образуват унипотентни прогениторни клетки или клетки, образуващи колонии (клас III), които се диференцират в строго определена посока: гранулоцитопоеза (CFU-GN, CFU-Ba, CFU-Eo), моноцитопоеза (CFU-M), B- лимфопоеза (CFU-B), Т-лимфопоеза (CFU-T). Клетките от клас I, II и III са морфологично недиференцирани, изглеждат като малки тъмни лимфоцити с голямо, интензивно оцветено плътно ядро с тесен ръб на базофилна цитоплазма. Всяка клетка, образуваща колония, се диференцира в зрял левкоцит през определен брой етапи, които варират при различните видове левкоцити. Клетките от клас III се превръщат в бласти (клас IV). Миелобластите имат голямо кръгло ядро с деликатна мрежеста структура на хроматин, както и 2-5 нуклеоли, тесен ръб на цитоплазмата, който не съдържа гранули. Лимфобластите, за разлика от миелобластите, имат ясна перинуклеарна зона, по-груба хроматинова структура и 1-2 нуклеоли. Клетките от клас V (съзряване) преминават през различен брой етапи. В процеса на узряване на гранулоцитите (неутрофили, еозинофили и базофили) тяхното ядро се удебелява и се сегментира. В цитоплазмата, когато се оцветява по Райт, се появяват специфични неутро-, еозин- или базофилни гранули. Промиелоцит - най-голямата от клетките (диаметър до 25 микрона) има голямо количество азурофилна грануларност, в ядрото има 1-2 ядра. Миелоцитът (диаметър 14-16 микрона) е последната клетка, способна да се дели, в ядрото няма нуклеоли. Метамиелоцитът (диаметър 12-15 μm) има ядро като залив, цитоплазмата съдържа деликатна специфична грануларност. При убодените левкоцити ядрото има формата на извита пръчка. Сегментонуклеарните гранулоцити са зрели клетки (клас VI), чието ядро се състои от 2-4 сегмента.
Всички етапи на левкопоезата се регулират от хуморални фактори, свързани с цитокини. Основните са колониостимулиращи фактори (CSF) и хематопоетични фактори. CSF по своята същност са гликопротеини. Всички те поддържат съзряването и диференциацията на различни хематопоетични колонии, започвайки с плурипотентна или хематопоетична стволова клетка. Този т.нар фактор на стволови клеткиили стилен протеинов фактор (SCF или SF), гранулоцит-макрофаг (GM-CSF),гранулоцитен (G-CSF) и макрофаг (M-CSF)колониостимулиращ фактор, еритропоетин, тромбопоетини други. Всички колониостимулиращи фактори (CSF) се произвеждат от стромални елементи на костния мозък, фибробласти, ендотелиоцити, макрофаги и някои видове Т-лимфоцити. Предполага се, че физиологичното ниво на тези съединения в костния мозък се постига в резултат на действието на слаби активиращи импулси, произтичащи от контактното взаимодействие на стромалните клетки. Въпреки това, повишено образуване на CSF може да възникне и по време на имунния отговор, който възниква под въздействието на различни антигени. По-долу е дадено кратко описание за тях.
SCF– хематопоетичен и тъканен растежен фактор или стилов фактор (SF)служи като лиганд за C-Kit-онкогена и се произвежда от голямо разнообразие от клетки - стромата на костния мозък, фибробласти, епителни клетки и съдов ендотел. Има разтворим и мембранно свързан SCF. Въздействието на фактора стил е изключително разнообразно. Това съединение насърчава пролиферацията и диференциацията на pHSC, както и прогениторни клетки от различни хематопоетични линии. Синергизъм беше открит в действието на SCF и IL-11 върху стволови клетки, както и с IL-2 върху лимфоцити, които бяха наречени естествени убийци или NK-лимфоцити. Смята се, че SCF се образува локално в костния мозък и действа като "котвен фактор", улеснявайки действието на други цитокини върху хемопоетичните клетки.
пер последно времеустанови, че узряването на еозинофилите се влияе от еозинофилен колониестимулиращ фактор (EO-CSF), а върху базофилите - колония стимулиращ фактор на мастоцитите. Техните свойства обаче все още са слабо разбрани.
Почти всички интерлевкини участват в левкопоезата. Основният е IL-3,който се секретира от стимулирани Т-лимфоцити, моноцити, макрофаги, епителни клетки на тимуса, кератиноцити, мастоцити и дори нервни клетки. Той стимулира хематопоетичните прогениторни клетки, т.е. е полипоетин. осигурява растежа и развитието на гранулоцитно-макрофагални колонии, еритроцитни и мегакариоцитни кълнове, мастоцити, локализирани в лигавиците, базофили, еозинофили, както и предшественици на Т- и В-лимфоцити. IL-3 има особено изразен ефект върху еозинофилопоезата, поради което се означава като еозинофилопоетичен
Трябва да се отбележи, че повечето цитокини засягат процесите на хематопоеза само когато действат заедно в един ансамбъл. Освен това същият цитокин може да повлияе различни клеткицели. И накрая, ефектът на отделните цитокини често се променя значително не само количествено, но и качествено в присъствието на други представители на тези най-важни хемопоетични регулатори.
По този начин в тялото има един комплекс организирана системарегулиране на хематопоезата, включително тясно взаимосвързани далечни и локални контролни структури. Под действието на различни екстремни фактори върху тялото последователно се активират отделните връзки на една каскада от механизма за регулиране на хемопоезата. В същото време централните невроендокринни механизми са тригери, упражняващи своето влияние чрез универсални стрес-реализиращи и стрес-лимитиращи системи. В същото време основната връзка, която има вегетативен ефект върху хемопоезата, е симпатико-надбъбречната система. Под негово влияние се засилват процесите на кръвообразуване на костния мозък и се повишава "клетъчността" на кръвта.
12. Гранулоцитопоеза. Етапи. Фактори и механизми на регулиране.
Диференциацията и узряването на клетките на гранулоцитопоезата се извършва в костния мозък, където група от пролифериращи гранулоцити, състояща се от миелобласти, промиелоцити и миелоцити, се образува от ангажирани, морфологично неидентифицирани прекурсорни клетки CFU-GM (образуваща колония единица на грануломоноцитопоезата) и CFU- G (колония образуваща единица на гранулоцитопоезата). Всички тези клетки се характеризират със способността да се делят. Друг пул, образуван в костния мозък, са непролифериращи (зреещи) клетки - метамиелоцити, прободени и сегментирани гранулоцити. Съзряването на клетките е придружено от промяна в тяхната морфология: намаляване на ядрото, кондензация на хроматин, изчезване на нуклеоли, сегментиране на ядрото, поява на специфична грануларност, загуба на базофилия и увеличаване на обема на клетките. цитоплазмата. Процесът на образуване на зрял гранулонит от миелобласт се извършва в костния мозък в рамките на 10-13 дни. Регулирането на гранулоцитопоезата се осигурява от колониестимулиращи фактори: GM-CSF (гранулоцитно-макрофагов фактор) и G-CSF (гранулоцитен колониестимулиращ фактор), действащи до крайния етап на узряване на гранулоцитите.
На етапа на късните миелобласти и промиелоцити се образуват първични гранули (азурофилна грануларност), чийто специфичен маркер е миелопероксидазата. В цитоплазмата на миелоцитите започва образуването на специфична грануларност (вторични гранули). Вторичните маркери за гранули са лактоферин, катиониден протеин на кателицидиум, В12-свързващ протеин и други фактори. Съставът на вторичните гранули включва също лихозим, колагеназа, металопротеинази. Броят на вторичните гранули се увеличава в клетката, докато узрява, в зрелите сегментни гранулоцити те представляват 70-90%, останалите 10-30% са азурофилна грануларност. Зрелите гранулоцити на костния мозък образуват гранулоцитен резерв на костен мозък, наброяващ около 8,8 милиарда/kg и мобилизиран в отговор на специфичен сигнал при бактериални инфекции. Излизайки от костния мозък, гранулоцитите са напълно диференцирани клетки с пълен набор от повърхностни рецептори и цитоплазмени гранули с набор от множество биологично активни вещества.
Неутрофилисъставляват 60-70% от общия брой левкоцити в кръвта. След освобождаването на неутрофилни гранулоцити от костния мозък в периферната кръв, някои от тях остават в свободна циркулация в съдовото легло (циркулационен басейн), други заемат париетална позиция, образувайки маргинален басейн. Зрелият неутрофил остава в кръвообращението в продължение на 8-10 часа, след което навлиза в тъканите, образувайки значителен брой клетки. Продължителността на живота на неутрофилния гранулоцит в тъканите е 2-3 дни. Функцията на неутрофилите е да участват в борбата срещу микроорганизмите чрез тяхната фагоцитоза. Съдържанието на гранулите може да унищожи почти всички микроби. Неутрофилите съдържат множество ензими (киселинни протениази, миелопероксидаза, лизозим, лактоферин, пълна фосфатаза и др.), Които причиняват бактериолиза и смилане на микроорганизми.
Еозинофилисъставляват 0,5-5% от всички кръвни левкоцити, циркулират за 6-12 часа, след което навлизат в тъканите, полуживотът е 12 дни. Клетките съдържат значително количество гранули, чийто основен компонент е основният алкален протеин, както и пероксиди с бактерицидна активност. В гранулите се откриват кисела фосфатаза, арилсулфатаза, колагеназа, еластаза, глюкуроидаза, катепсин, миелонероксидаза и други ензими. Притежавайки слаба фагоцитна активност, еозинофилите причиняват извънклетъчна цитолиза, като по този начин участват в антихелминтния имунитет. Друга функция на тези клетки е да участват в алергичните реакции.
Базофилиа мастоцитите са с произход от костен мозък. Предполага се, че прекурсорите на мастоцитите напускат костния мозък и навлизат в тъканите чрез периферната кръв. Диференциацията на базофилите в костния мозък продължава 1,5-5 дни. Растежният фактор на базофилите и мастоцитите са IL-3, IL-4. Зрелите базофили навлизат в кръвта, където полуживотът им е около 6 часа. Базофилите представляват само 0,5% от общия брой левкоцити в кръвта. Базофилите мигрират към тъканите, където умират 1-2 дни след изпълнението на основната ефекторна функция. Гранулите на тези клетки съдържат хистамин, хондроигин сулфати А и С, хепарин, серотонин, ензими (трипсин, химотриния, пероксидаза, РНКаза и др.). Базофилите имат клетъчната мембрана висока плътнострецептори за IgE, осигуряващи не само свързването на IgE, но и освобождаването на гранули, чието съдържание определя развитието на алергични реакции. Базофилите също са способни на фагоцитоза. Мастоцитите са по-големи от базофилите, имат закръглено ядро и много гранули, които са подобни по състав на базофилните гранули.
13. Агранулоцитопоеза. Моноцитопоеза. Етапи. Фактори и механизми на регулиране на образуването на макрофаги. Разновидности на макрофагите (+ левкопоеза)
Моноцити и макрофагиса основните клетки на системата от мононуклеарни фагоцити (MPS) или макрофагалната система на I.I. Мечников. Клетките, обединени в тази система, съставляват една линия на диференциация, включително:
Прекурсори на костен мозък
Пул от относително незрели клетки, които циркулират
в кръвта (моноцити),
Крайният етап на диференциация са макрофагите, специфични за органите и тъканите.
Ранните прекурсори на мононуклеарни фагоцити произхождат от плурипотентна хемопоетична стволова клетка и са бързо делящ се пул от прекурсорни клетки на грануломоноцитопоеза - CFU-GM. Комитираните CFU-GM пораждат пролифериращ пул от монобласти, а монобластите пораждат пул от промоноцити. Последните са най-ранните морфологично идентифицирани SMF клетки в нормалния костен мозък, които имат висок пролиферативен потенциал.
При физиологични условия промоноцитите след 2-3 деления се диференцират в моноцити, които, за разлика от клетките от гранулоцитната серия, не преминават през етапа на узряване в костния мозък, а веднага навлизат в кръвния поток. В резултат на това в костния мозък няма значителен резервен пул от моноцити, общият им брой не надвишава 1,5% от всички ядрени елементи на хематопоезата. Сравнително малка част от моноцитите се диференцират в макрофаги на костния мозък.
Производството на моноцити се контролира от цяла група растежни фактори, някои от които (IL-3, GM-CSF и M-CSF) стимулират митотичната активност на моноцитните прекурсори, други (PgE, INFa) и инхибират разделянето на тези Редовна миграция на моноцити от кръвния поток в тъканите, медиирана от експресията върху моноцитите и ендотелните клетки на специализирани адхезионни молекули.Експресията на тези молекули се засилва под въздействието на провъзпалителни цитокини: IL-1, TNFa, IL-6 , INF-y. Адхезията на моноцити към активирани ендотелни клетки се медиира от повърхностни молекули CD11a/CD18, VLA-4, ICAM-1, VCAM-1 Това е последвано от разпространение на моноцити по повърхността на ендотелните клетки, проникване между две съседни ендотелиоцити, преодоляване на базалната мембрана и излизане в тъканите. Този процес е обичайна стъпка кръговат на животамоноцити. След като излязат от кръвния поток в тъканите, моноцитите се диференцират в специфични за органите и тъканите макрофаги и не са способни да се рециклират.
МАКРОФАГИ.Зрелите макрофаги споделят редица общи черти морфологични особености: значителен размер (диаметър от 20-25 до 80 микрона), овално ядро, с примка хроматин и остатъци от нуклеоли, широка цитоплазма без ясни граници с наличие на псевдоподии. Екстраваскуларният пул от клетки на макрофагалната система значително надвишава съдържанието им в кръвта; най-голямото числомакрофаги, намиращи се в черния дроб, далака и белите дробове. Тъканните макрофаги са дълголетни клетки, продължителността на живота им се изчислява в месеци и години. Ако не бъдат мобилизирани към мястото на инфекцията или възпалението, те умират, мигриращи към далака или лимфните възли. Белодробните макрофаги напускат белите дробове през дихателните пътища. Обновяването на пула от тъканни макрофаги се дължи на притока на моноцити от кръвния поток, само малка част (по-малко от 5%) от макрофагите показва способността да се разделят веднъж.
Под влияние на микросредата и специализацията на функциите макрофагите на органите и тъканите придобиват изразени морфологични и функционални характеристики, според който се разграничават два основни класа клетки: макрофаги, обработващи антиген(синоним - професионални фагоцити) и антиген представящи дендритни клетки(синоним на имунни аксесоари).
Класът на професионалните фагоцити включва свободни макрофаги на съединителната тъкан, подкожния мастен слой, серозните кухини, алвеоларните макрофаги на белите дробове, фиксираните макрофаги на черния дроб, централната нервна система, костния мозък, далака и лимфните възли, както и остеокластите, епителиоидите клетки и гигантски многоядрени клетки на огнища на възпаление. Въпреки резките разлики в морфологичните характеристики, тези клетки имат сходни цитохимични (алфа-нафтил ацетат естераза+, кисела фосфатаза+, лизозим+) и имунофенотипни характеристики (Fc-lgG+, CD4+, CD11+, CD14+), което потвърждава тяхната принадлежност към обща линия. Основната функция на професионалните фагоцити е абсорбирането и унищожаването на нахлуващи микроорганизми, увредени, дегенериращи и заразени с вируси клетки, както и имунни комплекси и различни обекти от органична и неорганична природа, попаднали в тялото. Функциите на професионалните фагоцити също включват секреция на биологично активни продукти (монокини) и представяне на антигени на лимфоцити, но в последното отношение те са много по-малко ефективни от дендритните клетки.
Кръвните моноцити в присъствието на определени фактори (цитокини GMCSF, TNFa и IL-4) се диференцират в дендритни клетки.



.jpg)
